 SK استرپتوکیناز یک داروی فیبرینولیتیک است که از استرپتوکوک بتا همولیتیک به دست می آید . این دارو موجب تبدیل پلاسمینوژن به پلاسمین می گردد که خود عامل حل کردن فیبرین است . با حل شدن فیبرین در انشعابات مسدود شده عروق کرونر ، گردش خون مجددا برقرار می گردد و به این ترتیب از بروز نکروز یا پیشرفت آن جلوگیری می شود.
SK استرپتوکیناز یک داروی فیبرینولیتیک است که از استرپتوکوک بتا همولیتیک به دست می آید . این دارو موجب تبدیل پلاسمینوژن به پلاسمین می گردد که خود عامل حل کردن فیبرین است . با حل شدن فیبرین در انشعابات مسدود شده عروق کرونر ، گردش خون مجددا برقرار می گردد و به این ترتیب از بروز نکروز یا پیشرفت آن جلوگیری می شود.
این دارو دارای اثر سریع بوده ، بهترین زمان تزریق آن ۴ تا ۶ ساعت بعد از وقوع MI است . پس از کنترل دو ECG و مشاهده علایم زیر ، می توان تشخیص MI فوق حاد را تایید و استرپتوکیناز را آغاز نمود :
- بالارفتگی قطعه ST در لیدهای مجاور : این بالا رفتگی باید در لیدهای اعضا حداقل یک میلیمتر و در لیدهای جلوی قلبی حداقل ۲ میلیمتر باشد.
- توجه به انحنای قطعه ST : انحنای قطعه DT باید رو به بالا باشد .
- وجود موج T مثبت و نوک تیز (upright)
انتخاب بیمار برای تجویز استرپتوکیناز
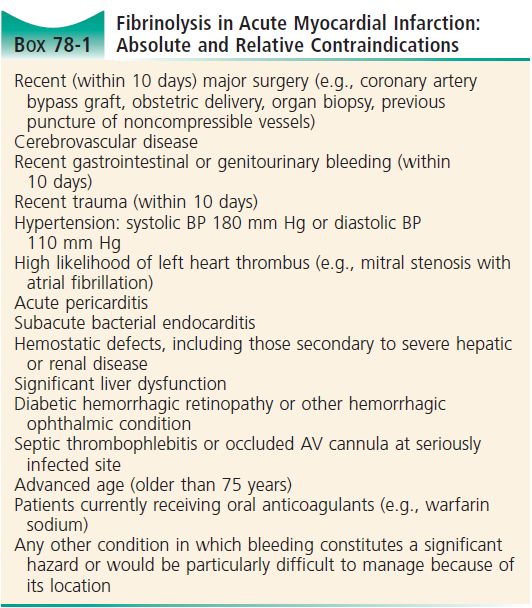
استرپتوکیناز داروی پر عارضه ای محسوب می شود . این دارو دارای دو عارضه بالقوه ، یعنی خونریزی و واکنش های آلرژیک، و یک عارضه ثانویه به پرفیوژن مجدد عروق کرونر ، یعنی آریتمی های خطرناک است ، بنابراین باید بیمار کاندید تزریق استرپتوکیناز را به دقت انتخاب نمود تا مشکلات ناشی از عوارض را به حداقل رساند.
- سن بیمار زیر ۷۵ باشد .
- بیمار سابقه اختلالات گوارشی از قبیل زخم یا التهاب را نداشته باشد .
- در شش ماه گذشته هیچگونه عمل جراحی نداشته باشد .
- سابقه CVA ، تومور مغزی و ضربه مغزی نداشته باشد .
- سابقه هیچگونه پیوند اعضا را نداشته باشد .
- حامله نباشد .
- فشار خون بیمار بالاتر از ۱۱۰/۲۰۰ نباشد .
- احیای قلبی ریوی طولانی یا تروماتیک نداشته باشد .
- تحت درمان با داروهای آنتی کوآگولانت نباشد .
- طی یک سال گذشته ، توسط استرپتوکیناز تحت درمان قرار نگرفته باشد .
توجه ۱ :
- تجویز استرپتوکیناز در مبتلایان به انفارکتوس تحتانی باید با احتیاط و دقت صورت گیرد.
- در صورتی که بیمار به تنهایی دچار انفارکتوس تحتانی شده باشد ، معمولا از تجویز دارو خودداری می شود ، زیرا امکان ایجاد انفارکتوس قدامی که خطرناک تر است ، طی یک سال آینده وجود دارد . بنابراین شانس دریافت استرپتوکیناز را برای انفارکتوس قدامی باز می گذارند.
- در صورتی که بیمار در گذشته دچار انفارکتوس قدامی شده ، و اکنون نیز مبتلا به انفارکتوس تحتانی باشد ، از استرپتوکیناز استفاده می شود.
- در صورت همراه بودن انفارکتوس تحتانی با انفارکتوس خلفی ، یا انفاکتوس بطن راست از استرپتوکیناز استفاده می شود.
توجه ۲ :
یکی از عوارض تزریق استرپتوکیناز ، ایجاد واکنش ایمیون کمپلکس است که طی آن ، استرپتوکیناز به صورت آنتی ژن عمل می کند و بدن در مقابل آن آنتی بادی می سازد . این واکنش ایمیون کمپلکس تا یکسال در بدن باقی می ماند . بنابراین تزریق مجدد این دارو طی این یکسال می تواند باعث بروز واکنش های آلرژیک و حتی آنافیلاکسی گردد.
نکات مهم در تجویز استرپتوکیناز
جهت درمان با این دارو ، به ۱٫۵ میلیون واحد استرپتوکیناز (دو ویال ۷۵۰ هزار واحدی) نیاز است که در مدت زمان یک ساعت انفوزیون می شود . البته در افراد سالمند توصیه شده است که مدت زمان انفوزیون را طولانی تر کرده ، حتی به دو ساعت برسانند.
پروتئینهای استرپتوکیناز بسیار شکننده هستند ، لذا جهت حل کردن آنها باید حلال را با یک سر سوزن قطور و به آرامی وارد ویال کرد ، به طوری که دارو کف نکند . جهت حل کردن دارو نباید ویال را به شدت تکان داد ، بلکه باید آن را بین دو دست غلطاند . پس از حل شدن دارو ، باید آن را به آرامی و توسط یک سرسوزن قطور به درون میکروست محتوی ۵۰ تا ۱۰۰ میلی لیتر دکستروز ۵% وارد کرد . بین تجویز دو ویال استرپتوکیناز نباید فاصله زمانی بیفتد.
نکات زیر را باید پیش از شروع انفوزیون دارو رعایت نمود:
- قبل از تجویز دارو ، بیمار باید حتما دو رگ مناسب و باز داشته باشد .
- گروه خون ، کراس ماچ و TT (ترومبین تایم) باید کنترل شود .
- باید دو ECG به فاصله نیم ساعت از بیمار وجود داشته باشد که در آن علایم انفارکتوس فوق حاد مورد تایید قرار گرفته باشد.
- حتما باید پیش از شروع کار ، انفوزیون TNG برای بیمار آغاز شود . همزمان با تجویز TNG، باید به فشارخون ، درد قفسه سینه ، و ریت قلبی بیمار توجه شود . در صورت افزایش ریت قلب به بالای ۱۱۰ ضربه در دقیقه، باید دوز دارو را کم نمود.
- تجویز پروفیلاکسی لیدوکایین ضرورتی ندارد ، اما باید آماده و بالای سر بیمار باشد تا به محض شروع آریتمی ، ابتدا با دوز بلوس ۱٫۵ – ۱ mg/Kg آغاز و سپس با دوز نگهدارنده ۱mg/Kg دنبال شود . معمولا انفوزیون لیدوکایین تا ۶ ساعت بعد از تجویز استرپتوکیناز ادامه می یابد.
- تجویز استروئیدها و هیدروکورتیزون به منظور پیشگیری از واکنش های آلرژیک توصیه نمی شود زیرا موارد گزارش شده از حساسیت کم بوده ، و بین ۰٫۲ – ۰٫۱ % است . به علاوه چون استروئیدها روند ترمیم زخم را به تاخیر می اندازند ، خطرناک هستند.
- در صورت بروز واکنش های آلرژیک ، ترجیح داده می شود از داروهای آنتی هیستامین نظیر فنرگان و کلماستین وریدی استفاده شود . در غیر این صورت می توان از هیدروکورتیزون به میزان ۲۰۰mg وریدی استفاده نمود.
- در صورت بروز خونریزی ، باید از داروی آمینوکاپروئیک اسید (کاپرامول) که آنتی دوت قطعی استرپتوکیناز است استفاده کرد . تزریق این دارو ابتدا از ۱۰mg وریدی آغاز می شود و در صورت تداوم خونریزی تا ۵۰mg ادامه می یابد . در صورت عدم دسترسی به کاپرامول ، باید اقدام به ترانسفوزیون FFP نمود.
معیارهای ارزیابی تاثیر استرپتوکیناز
- توقف یا کاهش درد قفیه سینه (chest pain) . علامت افزایش عرضه خون به نواحی ایسکمیک است.
- تغییرات قطعه ST در الکتروکاردیوگرام . هنگام تصمیم درمورد انفوزیون استرپتوکیناز ، باید در سه مرحله از بیمار ECG از ۱۲ لید کنترل شود :
- بلافاصله قبل از شروع انفوزیون.
- بلافاصله بعد از اتمام انفوزیون.
- یک ساعت بعد از اتمام انفوزیون.
در هر سه ECG ، مقادیر بالارفتگی قطعه ST را در کلیه لیدها با هم جمع می کنیم (مثلا مقادیر بالارفتگی ST از V1 تا V6، برابر با ۲۰mm شده است) . اگر در ECG یک ساعت بعد ، این مقدار، ۵۰% کاهش پیدا کرد و نصف شد ، نمایانگر تاثیر استرپتوکیناز است .
- بروز آریتمی های وابسته به پرفیوژن مجدد کرونر . زمانی که ترومبوز تشکیل شده توسط استرپتوکیناز حل می شوند ، جریان خون به ناگهان برقرار شده باعث تحریک سریع منطقه ایسکمیک بخصوص در نواحی ساب اندوکاردیال می گردد . شایع ترین آریتمی های حاصله شامل PVC ، Slow VT، Rapid VT هستند.
Slow VT اختصاص به استرپتوکیناز داشته ، شامل یک ریتم ایدئوونتریکولار است که بین ۱۱۰-۷۰ ضربه در دقیقه می زند . معمولا احتیاجی به درمان و یا قطع انفوزیون استرپتوکیناز ندارد ، اما اگر ریت قلب به زیر ۷۰ ضربه در دقیقه و فشار خون سیستولیک به کمتر از ۹۰mmHg رسید ، باید اقدام به تزریق وریدی ۰٫۵mg آتروپین نمود . این کار موجب تحریک گره SA و برگشت ریتم سینوسی می شود.
در صورت بروز Rapid VT ، باید ابتدا اقدام به تجویز دوز حمله ای لیدوکایین نمود. در صورت اصلاح آریتمی، انفوزیون استرپتوکیناز ادامه می یابد، اما در صورت عدم پاسخ به درمان، باید انفوزیون را قطع کرده، به بیمار شوک کاردیوورژن داد.
- به حداکثر رسیدن زود هنگام CPK. استرپتوکیناز باعث می شود که آنزیم CPK سریعا وارد گردش خون شود ، لذا در صورت تاثیر این دارو ، بین ۱۲ تا ۱۸ ساعت بعد از MI مقدار CPK به حداکثر میزان خود می رسد . هرچه این افزایش سریع تر انجام گیرد ، برگشت آن به حد طبیعی نیز زودتر صورت می گیرد و این نشانه تاثیر مناسب استرپتوکیناز است.
توجه:
کاهش بالارفتگی قطعه ST بعد از تزریق استرپتوکیناز ، به تدریج و در خلال یک ساعت اتفاق می افتد . در صورتیکه این اصلاح بطور ناگهانی رخ دهد ، ممکن است آنژین پرنیزمنتال را مطرح سازد.
- برونر سودارث قلب و عروق و خون ( ویرایش یازدهم ۲۰۰۸ )
ویرایش : صدیقه سالمی ( عضو هیئت علمی دانشگاه ایران )
ترجمه : ژاله محمد علیها ، صدیقه عاصمی ، حلیمه امینی ( اعضای هیات علمی دانشگاه علوم پزشکی ایران و تهران
تهیه ، تنظیم و آماده سازی : مرضیه براهویی و صادق دهقانی زاده
 the nursing station ایستگاه پرستاری
the nursing station ایستگاه پرستاری



سایت خیلی خوبی هست همیشه پر انرژی باشید و به دنبال مطالب متنوع و به روز پرستاری…بطور اتفاقی دنبال مطالب مربوط به تفسیر گازهای ABG بودم که از طریق گوگل به سایت شما هدایت شدم باتشکر