برخی بیماری های قلبی میتوانند توانایی پمپاژ موثر خون در بدن را کاهش دهند . دستگاه کمک بطنی (VAD) دستگاهی است که می تواند به قلب شما در پمپاژ خون کمک کند . پزشک ممکن است این دستگاه را به شما به عنوان بخشی از درمان شما توصیه کند . این محتوای آموزشی مخصوص بیماران به منظور معرفی کارکرد دستگاه کمک بطنی ، خطرات و مزایای استفاده از آن تهیه شده و به شما در جهت استفاده بهتر از دستگاه کمک میکند .
HF در نارسایی قلبی ، قلب آنقدر ضعیف است که نمی تواند خون کافی برای بدن پمپ کند. در این شرایط مایعات در ریه ها و سایر قسمت های بدن تجمع مییابد این وضعیت به نارسایی احتقانی قلب معروف است ، زیرا ریه ها و بدن” گرفتار مایعات اضافی” می شوند . با کاهش جریان خون به اندام های حیاتی بدن ، علایم نارسایی قلبی مانند عدم تحمل ورزش ، تنگی نفس ، علائم گوارشی (تهوع ، استفراغ ، اسهال و … بروز میکند.) برخی از داروها و تغییرات رژیم غذایی می توانند تا حدودی حجم کار قلب را کاهش داده و عملکرد آن را بهبود بخشند . 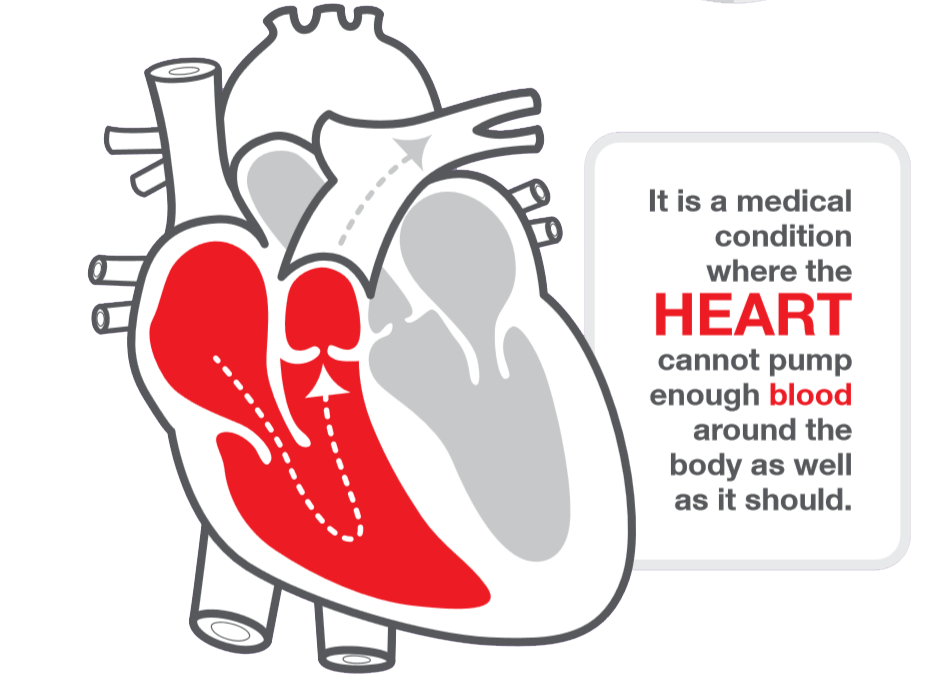
در برخی موارد جراحی های قلب ، مانند تعویض دریچه یا بای پس عروق کرونر ، می تواند به کاهش علائم و بهبود عملکرد قلب کمک کند . هنگامی که داروها و سایر گزینه های درمانی موثر نباشند پزشک ممکن است دستگاه کمک بطنی یا VAD که یک پمپ خون است را توصیه کند . زیرا این دستگاه میتواند به بطن های قلب در پمپاژ خون کمک کند . در اکثر بیماران ، نارسایی قلبی با گذشت زمان بدتر شده در موارد شدید ، منجر به مرگ بیمار می شود. (HF) یک مسئله عمده بهداشت عمومی است که با ابتلا و مورتالیتی و هزینه های مراقبت بهداشتی قابل توجهی همراه است.

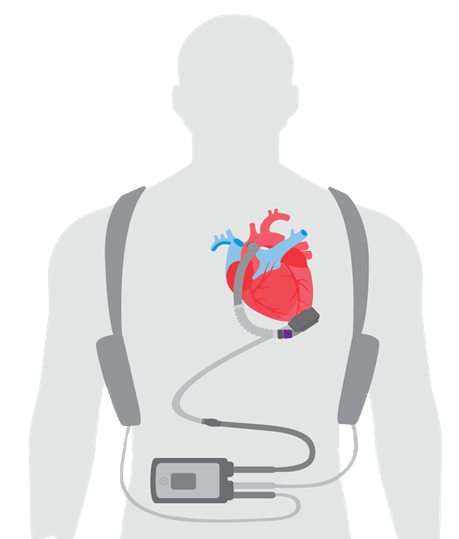
LVAD چیست ؟
LVAD یک دستگاه مکانیکی است که برای پمپاژ خون به قلب شما کمک می کند .برای این کار ، خون از طریق لوله ای که روی بطن چپ قلب تعبیه شده وارد پمپ شده و سپس از طریق لوله ی دیگری به داخل شریان آئورت وارد می شود . به دلایل متعدد ، LVAD به عنوان درمان خط اول برای نارسایی قلبی در نظر گرفته نمی شود ، اما زمانی به عنوان گزینه اصلی در نظر گرفته می شود که سایر درمان ها اثر بخشی خود را از دست داده اند .
تعبیه LVAD یک روش جراحی است که نیاز به بیهوشی عمومی و بستری طولانی مدت در بیمارستان دارد . علاوه بر این ، اگر چه پمپ در داخل بدنه کار گذاشته می شود ، اما برای کار به یک دستگاه کنترلر خارجی متصل می شود. زندگی با LVAD مستلزم تغییرات خاصی در سبک زندگی است که بسیاری از مردم ترجیح می دهند در صورت امکان از انجام آن اجتناب کنند.
پزشک در ابتدا تلاش می کند بیماری قلبی شما را با درمانهای دارویی و شیوه مناسب زندگی درمان کند . استفاده از داروهای توصیه شده با دفع مایعات اضافی سبب کاهش بار اضافی قلب و کاهش علایم نارسایی قلبی می شوند. همچنین تغییرات در شیوه زندگی مانند ، تمرینات منظم بدنی ، کنترل چربی و فشار خون ، کنترل دیابت عدم استعمال دخانیات میتواند قلب را سالمتر سازد.
در حالیکه دستگاههای کمک بطنی یک گزینه خوب برای بیماران در فاز انتهایی نارسایی قلبی هستند ، اما همیشه بهترین راه حل نیستند و پزشک شما با توجه به شرایط و وضعیت شما این راه حل را برای شما پیشنهاد می دهد.

موارد مصرف :
کاندیدهای ایده آل برای LVAD افرادی هستند که وضعیت آنها با سایر درمان های تهاجمی بهبود نیافته است ، مانند کسانی که :
- نارسایی مزمن و شدید قلبی که منتظر پیوند قلب هستند و تا زمان یافتن قلب مناسب برای پیوند (Bridge-to-Transplantation)
- نارسایی شدید قلبی در مرحله نهایی که کاندید پیوند نیستند و بدون حمایت مکانیکی پیش آگهی ضعیفی دارند ، بنابراین دستگاه را برای مادام العمر نگه می دارند (Destination Therapy)
- اختلال عملکردی در سایر اندام های حیاتی در ارتباط با نارسایی قلبی برای فردی که ممکن است با تثبت شرایط در این عضو حیاتی واجد شرایط پیوند قرار بگیرد (Bridge-to-the-Decision)
- در بیمارانی که پس از آسیب شدید به بطن چپ پس از حمله قلبی حاد ، میوکاردیت حاد یا جراحی قلب ، قلب آنها نیاز به استراحت تا تثبیت شرایط دارند (Bridge-to-Recovery)
LVAD ها اغلب با کمک به قلب باعث افزایش میزان پمپاژ خون (نزدیک به میزان نرمال) شده و در نتیجه علائم نارسایی قلبی به ویژه تنگی نفس ، ضعف و بیحالی را کاهش می دهند . در ادامه با افزایش خونرسانی به اندام های حیاتی که به دنبال نارسایی قلبی تحت تاثیر قرار گرفته اند ( مانند کلیه ها ، کبد ) عملکرد آنها را بهبود می بخشد .
 LVAD چگونه تعبیه می شود ؟
LVAD چگونه تعبیه می شود ؟
تعبیه LVAD نیاز به جراحی قلب باز و بستری چند روزه در بیمارستان دارد. در طول این عمل که ممکن است بین چهار تا شش ساعت طول بکشد ، جراح بیمارانی که تحت عمل جراحی قلب قرار می گیرند به انواع مختلف لوله ها و خطوط حمایتی نیاز دارند. پس از بیهوشی ، متخصص بیهوشی یک لوله تنفسی را از طریق دهان وارد نای شما می کند از طریق این لوله تنفسی به یک دستگاه تنفس متصل می شود و که به جای شما تنفس می کند
در حالی که شما بیهوش هستید داخل یک سرخرگ (معمولا در ساعد شما) برای اندازه گیری فشار خون ، یک کاتتر کوچک قرار داده خواهد شد. از طریق مجرای ادرار یک کاتتر ادراری به نام فولی به مثانه وارد می شود تا ادرار تخلیه شود . لوله کوچک دیگری از طریق بینی یا دهان وارد معده شما می شود . بعد از انجام کارهای فوق جراحی شروع می شود.
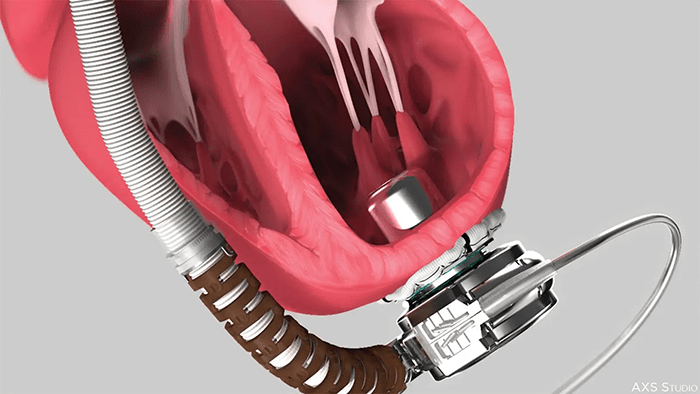
روش کلی جراحی به شرح زیر است :
- جراح یک برش در قسمت جلوی قفسه سینه ایجاد می کند. جناغ سینه (استخوان سینه) باز می شود تا جراح بتواند به قلب دسترسی پیدا کند.
- لوله هایی برای اتصال به دستگاه بای پس قلب و ریه وارد می شود. این دستگاه عملکرد قلب و ریه را انجام می دهد . با خروج خون از قلب پزشک می تواند در شرایط ایمن و راحتری جراحی خود را انجام دهد.
- سپس جراح لوله های اتصال به پمپ خون دستگاه LVAD را محکم میدوزد. جایگاه این لوله ها به نوع دستگاه کمک بطنی مورد نظر جراح برای شما بستگی دارد.
- بسته به نوع دستگاه کمک بطنی ، پمپ خون ممکن است در داخل یا خارج از بدن قرار گیرد. هنگامی که پمپ در داخل بدن قرار دارد ، جراح یک محفظه در دیواره شکم درست زیر قلب برای قرار گیری پمپ ایجاد می کند . زمانی که پمپ بیرون از بدن است از روی برش سطح پوست لوله هایی قلب را به پمپ متصل می کند.
- سپس جراح لوله ها را به پمپ متصل کرده و پمپ را روشن می کند.
- خون در ابتدا از سمت قلب به سمت دستگاه کمک بطنی جریان می یابد.
- سپس جراح تنظیمات دستگاه را ست کرده از اینکه دستگاه به طور کامل می تواند قلب را حمایت کند اطمینان حاصل می کند.
- در نهایت ، برش سینه بسته می شود.
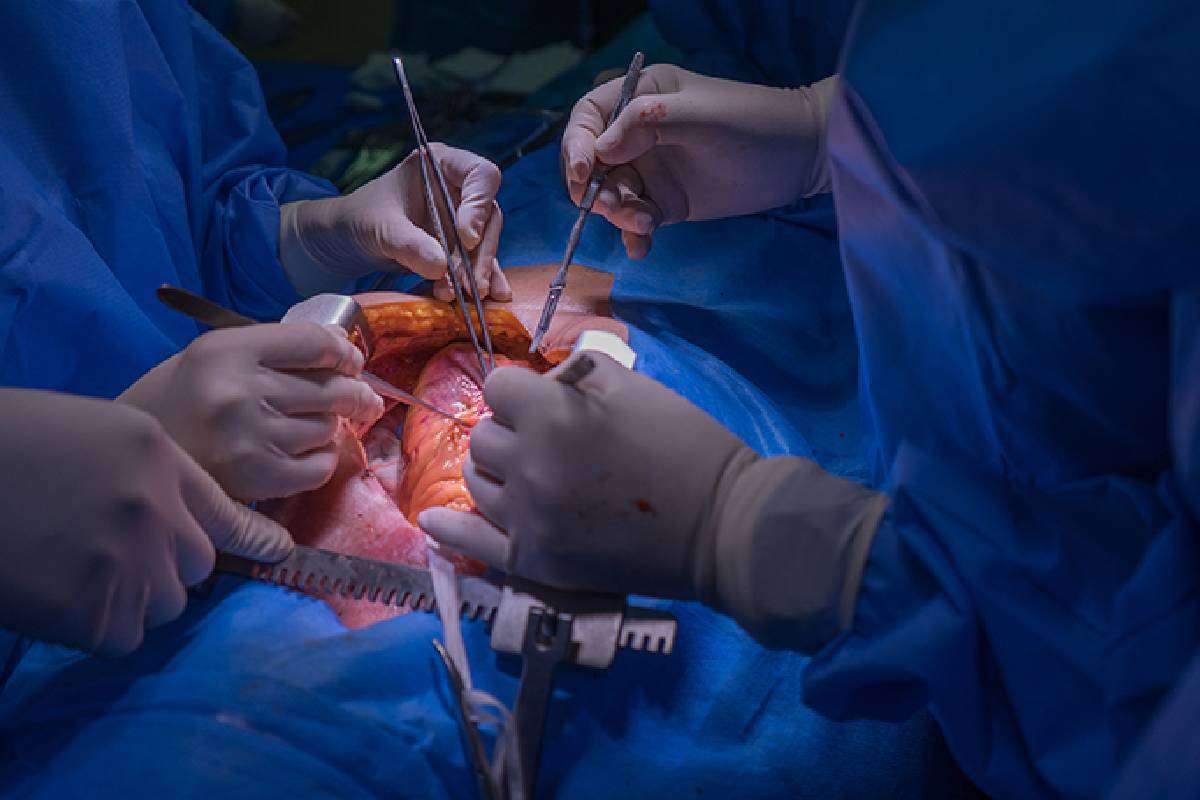
بعد از جراحی :
- بعد از جراحی شما در حالی که به دستگاه تنفس وصل هستید به بخش مراقبتهای ویژه منتقل خواهید شد. با از بین رفتن اثرات داروهای بیهوشی ، به تدریج بیدار خواهید شد. ابتدا بدلیل وجود لوله تنفس ، نمی توانید صبحت کنید .
- ممکن داروهای ارام بخش و ضد درد جهت راحتی بیشتر دریافت کنید. به محض اینکه قادر به تنفس به تنهایی و بدون دستگاه باشید با نظر پزشک و با کنترل دقیق ازمایشات ، لوله تنفسی خارج می شود.
- احتمالا بعد از جراحی کمی درد خواهید داشت. در این صورت به پرستار خود اطلاع دهید تا بتوانند به شما داروی ضد درد بدهند.
- بینی و گلوی شما به علت داشتن لوله های تنفسی و معده ، ممکن است درد داشته باشد که مصرف مایعات نیم گرم و اسپرهای بی حس کننده می تواند درد شما را کاهش دهد.
- امکان دارد مچ دست شما به علت داشتن مسیر شریانی که برای نظارت بر فشار خون شما در طول جراحی استفاده میشود ، کبود شده و زخم شود کهطی چند روز بهبود خواهد یافت.
- کاتتر سوند فولی ممکن است باعث ایجاد احساس فشار در مثانهی شما شود که با برگشت توانایی ادرار کردن در عرض یک یا دو روز خارج می شود . پس از برداشتن سوند فولی ، ممکن است ابتدا احساس سوزش کنید . با چند بار ادرار این احساس برطرف می شود.
- بعد از پایدار شدن وضعیت با نظر پزشکان متخصص خود به بخشهای عادی جهت نظارت بر ادامه بهبودی منتقل خواهید شد.
- فعالیت بخش مهمی از بهبود پس از جراحی است با دستور پزشک می توانید از تخت خارج شوید . در ابتدا روزی چند بار روی صندلی می نشینید بعد با کمک پرستار در بخش راه می روید. پرستاران و فیزیوتراپها به شما کمک خواهند کرد.
- تنفس عمیق و سرفه از عوامل مهم در تسریع بهبودی شما هستند. سرفه کردن و خروج خلط و ترشحات راه هوایی می تواند خطر پنومونی (عفونت ریوی) شما را کاهش دهد. گرچه در ابتدا ممکن است دردناک باشد و نباید به برش و محل عمل فشار وارد کند.
- محل برش جراحی روزانه توسط پرستار شما برای پیشگیری از عفونت پانسمان می شود.
- تغذیه روی بهبود شما تاثیر مهمی دارد . ممکن است توسط متخصص تغذیه ویزیت شوید که شما را در خوردن غذاهای مفید راهنمایی کند.
- تنظیم قند خون ، کنترل وزن و سیگار نکشیدن از عوامل مهم دیگر در بهبود هستند.
- مدتی بعد از جراحی عضلات شما ضعیف می شوند . تمرینات منظم مثل راه رفتن روش مناسبی برای برگشت قدرت عضلانی شماست. فیزیوتراپها می توانند شما را راهنمایی کنند.
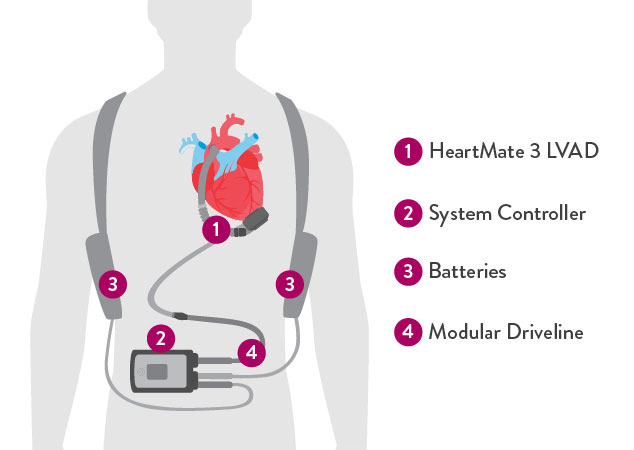
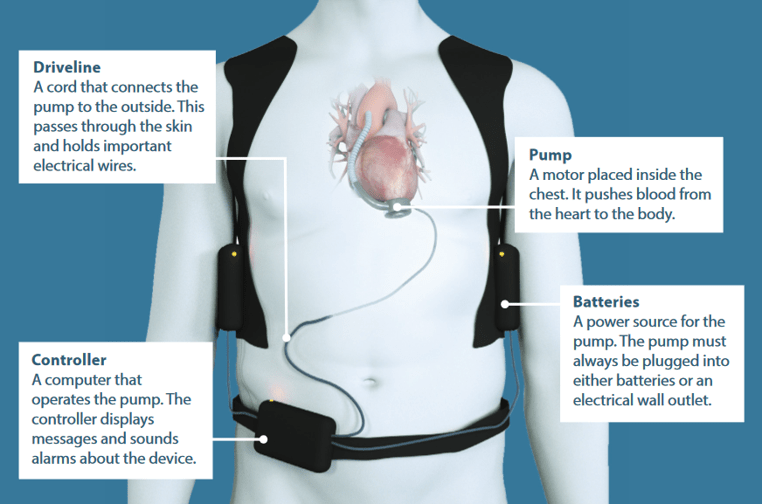
اکثر دستگاه های LVAD از چهار جزء اصلی تشکیل شده اند :

این جزء به سمت چپ قلب در نوک بطن چپ شما متصل است ، لوله ای که به پمپ متصل است این خون را به آئورت می رساند و خون از قلب شما به سمت سایر قسمت های بدن منتقل مشود .


کابلی که از پوست شکم می گذرد و پمپ داخل بدن را به کنترل کننده LVAD در بیرون بدن متصل و جزیان الکتریکی و اطلاعات را بین کنترل کننده و پمپ منتقل می کند .


یک کامپیوتر کوچک که پمپ را کنترل می کند و می تواند شما را از نحوه عملکرد LVAD آگاه کند. کنترل کننده راحت پوشیده می شود و وزن آن تنها ۵۰۰گرم است و بسیار راحت در جیب جلویی قرار میگیرد . کنترلکننده با استفاده از هشدار به شما میگوید که سیستم در چه شرایطی در حال کار است و به مدت ۱۵ دقیقه توانایی تغذیه پشتیبان پمپ در شرایط اضطراری را دارد
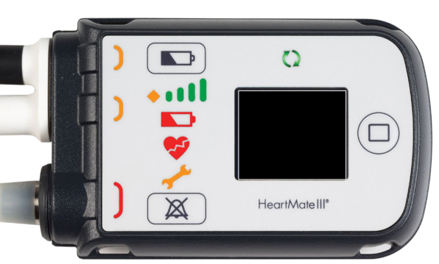

باتری های قابل شارژ که تا ۱۷ ساعت برق بدون وقفه برای ادامه فعالیت پمپ را فراهم می کند.


 موارد منع مصرف :
موارد منع مصرف :
تعبیه LVAD برای موارد زیر توصیه نمیشود :
- بیماری که نمی تواند درمان ضد انعقاد را تحمل کند .
- بیماری که اختلالات روانپزشکی ناتوان کننده دارند .
- داشتن بیماری شدید کلیوی ، ریوی ، کبدی یا عصبی یا شواهدی از سرطان متاستاتیک پیشرفته
- بیماری که اختلال عملکرد بطن راست داشته باشد که ممکن است باعث اختلال در عملکرد دستگاه شود .
- بیمارانی که دچار حمله قلبی شدید و به دلیل آن دچار آسیب مغزی شده اند ، قرار دادن LVAD در این بیماران باعث افزایش بروز بیماری و کاهش کیفیت زندگی می شود.
- وجود خونریزی داخلی ، به خصوص به دلیل داروهای رقیق کننده خون یا داروهای ضد انعقاد .

خطرات و عوارض :
امکان ایجاد خطرات متعددی در ارتباط با تعبیه دستگاههای کمک بطنی وجود دارد . خون ریزی ، سکته مغزی ، نارسایی کلیه و اختلال در عملکرد کبد و عفونت از این خطرات هستند .

خطر سکته مغزی ناشی از لخته شدن خون در طی دو سال پس از تعبیه LVAD حدود ۱۷ درصد است.

مشکلات خونریزی ناشی از مصرف دارو های ضد انعقاد که در بین ۳۰ تا ۶۰ درصد بیماران رخ می دهد

حدود ۳۰ درصد از بیماران پس از تعبیه LVAD به عفونتهای جدی و گاهی کشنده مبتلا میشوند.

LVAD به نگهداری و نظارت دقیق نیاز دارند . در تمام طول روز یا حتی شب ، زمانی که بیمار در حال استراحت میباشد باید به یک منبع تغذیه خوب متصل شود .
احتمال ایجاد خطرات پیش بینی نشده ای هم وجود دارم ، که پزشک شما تمام انها را بررسی کرده و برای شما توضیح می دهد و در نهایت این شما هستید که در مورد این روش برای درمان بیماریتان تصمیم گیری کنید و یک فرم رضایت گاهانه به شما ارائه می شود ، هر سوالی دارید بپرسید و فرم به صورت کامل مطالعه و تکمیل کنید می توانید در مورد این روش با سایر اعضای تیم درمان مشورت کنید.
یک ارزیابی کامل پزشکی از جمله آزمایش کامل خون و سایر مطالعات پزشکی لازم در خصوص عملکرد صحیح سایر ارگانهای بدن برای اطمینان از انتخاب گزینه تعبیه این دستگاهها لازم است. علاوه بر معیار سلامت جسمانی ، معیارهای روانی و اجتماعی بیمار نیز باید ارزیابی شود. این درمان مستلزم انجام نظارت دقیق بر اجرای پروتکلهای پزشکی مخصوص است . همچنین این بیماران و خانواده ایشان باید از حمایت اجتماعی کافی ، فرد مراقبکننده از بیمار در منزل و….برخوردار بوده و در کلاسهای آموزشی خصوصا در هفته های اول پس از ترخیص شرکت کند.
برای فردی که نارسایی قلبی در مرحله نهایی دارد و واجد شرایط پیوند قلب نیست ، LVAD با جریان مداوم می تواند در بهبود بقا و کیفیت زندگی موثرتر از درمان دارویی باشد. با این حال ، احتمالاً بیماران عوارض جانبی بیشتری را تجربه می کنند . اگرچه LVAD ها می توانند بقا و کیفیت زندگی را بهبود بخشند ، اما خود دستگاه و جراحی برای تعبیه نیز بسیار گران هستند و ممکن است برای کسانی که بیمه ای که به اندازه کافی این روش درمانی را پوشش دهد را ندارند ، دور از دسترس باشد .

زندگی با LVAD :
در حالی که توسط دستگاه کمک بطنی (VAD( پشتیبانی میشوید ، میتوانید بسیاری از فعالیتهای عادی روزمره را انجام دهید . با این حال ، محدودیتهایی وجود دارد که برای اطمینان از سلامت و ایمنی شما مهم هستند . تیم مراقبت های بهداشتی شما را در مورد سبک زندگی و تنظیمات مورد نیاز آموزش می دهد.
 اقدامات احتیاطی در مورد آب : به دلیل وجود تجهیزات و driveline ، نمی توانید وارد آب شوید . این بدان معناست که شما نمی توانید شنا کنید ، حمام کنید ، یا دوش بگیرید . هنگامی که زخم محل خروج VAD بهبود یافت ، ممکن است به شما اجازه داده شود دوش بگیرید . برای دوش گرفتن با دستگاه خود می توانید تجهیزات مخصوص حفاظت از آب را خریداری کنید . باید قبل از انجام این کار اجازه از پزشک خود دریافت کنید. تیم مراقبت های بهداشتی به شما در مورد نحوه استفاده از یک کیف مخصوص طراحی شده برای محافظت از اجزای خارجی سیستم
اقدامات احتیاطی در مورد آب : به دلیل وجود تجهیزات و driveline ، نمی توانید وارد آب شوید . این بدان معناست که شما نمی توانید شنا کنید ، حمام کنید ، یا دوش بگیرید . هنگامی که زخم محل خروج VAD بهبود یافت ، ممکن است به شما اجازه داده شود دوش بگیرید . برای دوش گرفتن با دستگاه خود می توانید تجهیزات مخصوص حفاظت از آب را خریداری کنید . باید قبل از انجام این کار اجازه از پزشک خود دریافت کنید. تیم مراقبت های بهداشتی به شما در مورد نحوه استفاده از یک کیف مخصوص طراحی شده برای محافظت از اجزای خارجی سیستم
در برابر آب را آموزش می دهد.
 احساسات : LVAD ممکن است اثرات عاطفی هم برای بیماران و هم برای مراقبین ایجاد کند . برخی از افراد برای LVAD بسیار سپاسگزار هستند و به این تغییرات سبک زندگی عادت می کنند. برخی دیگر اغلب نگران از کار افتادن تجهیزات خود هستند یا در مراقبت از دستگاه احساس ناراحتی می کنند. این استرس می تواند منجر به افسردگی و اضطراب شود. مراقبت از سلامت روان و مراجعه به روان پزشک ممکن است مفید باشد.
احساسات : LVAD ممکن است اثرات عاطفی هم برای بیماران و هم برای مراقبین ایجاد کند . برخی از افراد برای LVAD بسیار سپاسگزار هستند و به این تغییرات سبک زندگی عادت می کنند. برخی دیگر اغلب نگران از کار افتادن تجهیزات خود هستند یا در مراقبت از دستگاه احساس ناراحتی می کنند. این استرس می تواند منجر به افسردگی و اضطراب شود. مراقبت از سلامت روان و مراجعه به روان پزشک ممکن است مفید باشد.
 فعالیت جنسی : برخی از بیماران و شرکای آنها تغییر در زندگی جنسی خود را گزارش می دهند . با این حال ، برای اکثر بیماران LVAD ، رابطه جنسی پس از بهبودی پس از جراحی ایمن است.
فعالیت جنسی : برخی از بیماران و شرکای آنها تغییر در زندگی جنسی خود را گزارش می دهند . با این حال ، برای اکثر بیماران LVAD ، رابطه جنسی پس از بهبودی پس از جراحی ایمن است.
 هزینه : بسته به پوشش بیمه شما ، ممکن است هزینه های اضافی با دستگاه خود داشته باشید . بسیاری از بیماران مجبور به پرداخت هزینه پانسمان های تخصصی برای driveline هستند. همچنین ممکن است برای مراقبت های پزشکی خود نیاز به کمک هزینه داشته باشید.
هزینه : بسته به پوشش بیمه شما ، ممکن است هزینه های اضافی با دستگاه خود داشته باشید . بسیاری از بیماران مجبور به پرداخت هزینه پانسمان های تخصصی برای driveline هستند. همچنین ممکن است برای مراقبت های پزشکی خود نیاز به کمک هزینه داشته باشید.
 منبع تغذیه : دستگاه LVAD برای کارایی خود همیشه به یک منبع برق نیازمند است . از دست دادن توان الکتریکی پمپ می تواند منجر به مرگ شود. به همین منظور برای بدست آومدن جریان الکتریکی مورد نیاز پمپ ، دو عدد باتریها به سیستم متصل میشوند که تا ۱۷ ساعت دوام میآورند و جریان مورد نیاز پمپ را تامین میکنند برای مواقعی که درحال استراحت هستید یا موقع خواب ، دستگاه MPU مستقیما به پریز متصل و جریان الکتریکی را تامین میکند .
منبع تغذیه : دستگاه LVAD برای کارایی خود همیشه به یک منبع برق نیازمند است . از دست دادن توان الکتریکی پمپ می تواند منجر به مرگ شود. به همین منظور برای بدست آومدن جریان الکتریکی مورد نیاز پمپ ، دو عدد باتریها به سیستم متصل میشوند که تا ۱۷ ساعت دوام میآورند و جریان مورد نیاز پمپ را تامین میکنند برای مواقعی که درحال استراحت هستید یا موقع خواب ، دستگاه MPU مستقیما به پریز متصل و جریان الکتریکی را تامین میکند .
 مراقبت از Driveline : محل درایو لاین (سیمی که از پوست خارج شده و جریان الکتریکی و اطلاعات را بین کنترل کننده و پمپ قلب منتقل می کند) باید به دقت مراقبت شود . پانسمان آن باید به روش استریل چند بار در هفته تعویض شوند . عدم مراقبت دقیق می تواند باعث عفونت های کشنده شود. برای استحمام پانسمان های ضد آب توصیه میشود .
مراقبت از Driveline : محل درایو لاین (سیمی که از پوست خارج شده و جریان الکتریکی و اطلاعات را بین کنترل کننده و پمپ قلب منتقل می کند) باید به دقت مراقبت شود . پانسمان آن باید به روش استریل چند بار در هفته تعویض شوند . عدم مراقبت دقیق می تواند باعث عفونت های کشنده شود. برای استحمام پانسمان های ضد آب توصیه میشود .
 حمل تجهیزات : شما باید بصورت دائمی تجهیزاتی شامل باتری ها و کنترلر را نیز حمل کنید . این تجهیزات را می توان در جلیقه یا کمربند یا کیف دوشی حمل کرد. باتری و تجهیزات در حدود ۱ تا ۳ کیلوگرم وزن دارند. گاها ممکن است حمل و جابجایی باتری های اضافی ، یک کنترلر اضافی و شارژر باتری ها نیز نیاز باشد .
حمل تجهیزات : شما باید بصورت دائمی تجهیزاتی شامل باتری ها و کنترلر را نیز حمل کنید . این تجهیزات را می توان در جلیقه یا کمربند یا کیف دوشی حمل کرد. باتری و تجهیزات در حدود ۱ تا ۳ کیلوگرم وزن دارند. گاها ممکن است حمل و جابجایی باتری های اضافی ، یک کنترلر اضافی و شارژر باتری ها نیز نیاز باشد .
 دارو ها : پس از تعبیه LVAD باید تا آخر عمر از داروهای رقیق کننده خون استفاده کنید . برای ارزیابی عملکرد و تعیین دوز دارو های رقیق کننده و ضد انعقاد نیاز به آزمایش PT بصورت دوره ای دارید . ممکن است لازم باشد مقداری دارو برای کمک به قلب خود ادامه دهید ، اما اکثر بیماران پس از تعبیه LVAD داروی کمتری نسبت به قبل آن مصرف می کنند . همچنین باید برای های دوره ای به بیمارستان مراجعه کنید .
دارو ها : پس از تعبیه LVAD باید تا آخر عمر از داروهای رقیق کننده خون استفاده کنید . برای ارزیابی عملکرد و تعیین دوز دارو های رقیق کننده و ضد انعقاد نیاز به آزمایش PT بصورت دوره ای دارید . ممکن است لازم باشد مقداری دارو برای کمک به قلب خود ادامه دهید ، اما اکثر بیماران پس از تعبیه LVAD داروی کمتری نسبت به قبل آن مصرف می کنند . همچنین باید برای های دوره ای به بیمارستان مراجعه کنید .

- از شنا ، حمام ، جکوزی یا هر فعالیتی که مستلزم غوطه ور شدن در آب است خودداری کنید.
- از ورزش های تماسی یا فعالیت های شدید خودداری کنید .
- از پریدن خودداری کنید .
- سیگار کشیدن و نوشیدن الکل را متوقف کنید .
- استفاده از تنباکو و محصولات مرتبط باعث انقباض رگ ها ، کاهش جریان خون به اندام های حیاتی شده و پمپاژ موثر LVAD را دشوارتر می کند. همچنین مصرف تنباکو توانایی بدن شما برای مبارزه با عفونت ها را کاهش می دهد.
- الکل می تواند با برخی داروها تداخل ایجاد کند . علاوه بر این ، الکل ادرار آور است ، به این معنی که باعث از دست دادن مایعات می شود ، از آنجایی که عملکرد خوب LVAD شما به داشتن حجم خون
کافی بستگی دارد ، مهم است که از نوشیدن الکل خودداری کنید . علاوه بر این ، مصرف الکل ممکن است توانایی شما در درک و پاسخ به آلارم های سیستم را مختل کند. - از رانندگی یا کار با ماشین آلات سنگین خودداری کنید ، مگر اینکه پزشک به شما اجازه این کار را بدهد.
- توصیه می شود از فعالیت در دماهای خیلی گرم یا خیلی سرد خودداری کنید.
- نباید تصویربرداری رزونانس مغناطیسی (MRI) انجام دهید . در MRI از آهنربا های قدرتمندی استفاده می شود که می تواند باعث آسیب جدی و حتی توقف عملکرد پمپ شود. علاوه بر این ، الکتریسیته ساکن ممکن است به دستگاه شما آسیب برساند .

ترخیص از بیمارستان :
- بسته به شرایط پزشکی شما و نوع دستگاه کمک بطنی که برای شما تعبیه شده است از بیمارستان مرخص میشوید.
- قبل از ترخیص ، شما و مراقبتان تحت آموزش قرار خواهید گرفت . آموزش برای اطمینان از این است که در مراقبت از خود و عملکرد دستگاه راحت هستید.
- پرستاران به شما یاد خواهند داد که چگونه از “تکنیکاستریل“ برای تعویض پانسمان و مراقبت از زخماستفاده کنید.
- بعد از اموزش ، توانایی شما جهت مراقبت مستقل از دستگاه کمک بطنی و انجام فعالیتهای روزمره ، مورد ارزیابی قرار می گیرد و بعد از اطمینان خاطر از بیمارستان ترخیص می شوید.
- شما و مراقب اصلی خود باید نکاتی در مورد چگونگی ایمنی خود و محیط خانه خود بدانید که شامل پیشگیری از سقوط ، کاهش الکتریسیته ساکن و اینکه منبع تغذیه دستگاه LVAD شما در کجا به سوکت برق به آن وصل خواهد شد ، می باشد.
- ممکن است نیاز به بازرسی منزل توسط یک برقکار باشد تا اطمینان حاصل کنید که یک پریز برق مطمئن دارید که می تواند دستگاه شما را شارژ کند .
برای درک و یادگیری بهتر این مطلب حتما ویدئو زیر را مشاهده کنید :
منبع :
- Program Ventricular Assist Device Patient Education Brochure
- A decision aid for Left Ventricular Assist Device (LVAD)

- Left Ventricular Assist Devices (LVADs)

ترجمه : شبنم زعفری – عطیه تاجیک – صادق دهقانی زاده
تهیه و تنظیم : صادق دهقانی زاده
 the nursing station ایستگاه پرستاری
the nursing station ایستگاه پرستاری