DIC
انعقاد منتشر داخل عروقی (Disseminated intravascular coagulation) یک بیماری نبوده ، بلکه نشانه ای از یکسری مکانیزمهای زمینه ای بیماری و احتمالاً مهلک می باشد . DIC ممکن است ناشی از سپسیس ، ضربه ، سرطان ، شوک ، پارگی جفت و یا عکس العمل های آلرژیکی و دیگر وضعیت ها باشد . اکثر موارد DIC (دو سوم آنها) در اثر عفونت یا بدخیمی آغاز میشوند . شدت DIC متفاوت است ، ولی ممکن است تهدید کننده حیات باشد .

- در DIC مکانیسم هموستاز دچار اختلالات و تغییراتی می شود .
- در پاسخ های التهابی عمومی توسط بیماریهای آغاز کننده فرایند انعقاد داخل عروقی دچار وقفه می گردد .
- راههای ضد انعقادی طبیعی در بدن خود به خود تخریب می شود .
- سیستم فیبرینولیتیک مهار شده و مقدار زیادی لخته در جریان خون مویرگی شکل می گیرد .
- در ابتدا زمان انعقاد طبیعی می باشد ، اگر چه هنگامی که پلاکت ها و فاکتورهای انعقادی برای ایجاد ترومبوز های کوچک مصرف شدند ، انعقاد نیز دچار اختلال خواهد شد . از این رو ، دو وضعیت ضد و نقیض یعنی افزایش خونریزی و انعقاد حادث می شود .
تظاهرات بالینی در DIC بستگی به محلی دارد که در آن خونریزی یا ترومبوز ایجاد شده است ( که می تواند باعث ایسکمی قسمتی یا تمام عضو شود ) . لخته شدن های زیاد باعث آن می شود که محصولات ترشح شده از فیبرین که در ضد انعقاد موثر است ، دچار زوال شود و خونریزی بیشتر ادامه یابد . خونریزی با کاهش پلاکتی و فیبرینوژن همراه است . زمان تشکیل پروترومبین (PT) ، زمان نسبی ترومبوپلاستین (aPTT) و زمان ترومبین (TT) طولانی شده و محصولات ناشی از تجزیه فیبرین (D-Dimers) افزایش می یابد .
در DIC مرگ و میر بالغ و ۸۰ درصد می باشد ، خصوصاً در بیمارانی که به DIC شدید ، ترومبوز های ایسکمی دهنده و خونریزی جدی (frank hemorrhage) و سندروم اختلال در عملکرد چندین عضو (multiple organ dysfunction syndrome) دچار می شوند . شناخت بیماران در خطر DIC و تظاهرات بالینی این سندرم می تواند سبب انجام زودرس و به موقع اقدامات طبی شود و در نتیجه منجر به پیش آگهی بهتر بیماری میگردد .
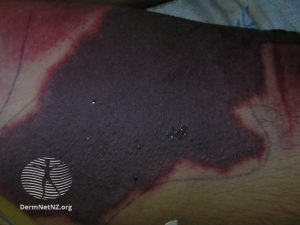
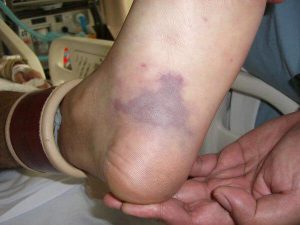
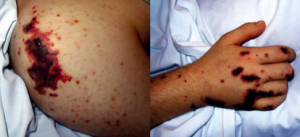
- بیمار مبتلا به DIC ممکن است دوچار خونریزی از غشای مخاطی ، نواحی ورود سوزن در تزریقات وریدی ، خونریزی از مسیر معدی روده ای و ادراری شود .
- میزان خونریزی می تواند به شکل خونریزی مخفی داخلی تا شدید از همه شکاف های بدن باشد .
- بیمار همچنین ممکن است دچار سندروم اختلال عملکرد در اعضا شود که در نتیجه آسیب حاد کلیوی ، سیستم تنفسی و نیز سیستم اعصاب مرکزی ناشی از ترومبوز های کوچک و بزرگ و خونریزی بوده و دچار نارسائی شود .
در ابتدای فرایند ترومبوز داخل عروقی منتشر ، بیمار فاقد علامت است و فقط کاهش پیشرونده در شمارش پلاکتی میتواند وجود داشته باشد . با تشکیل ترومبوز ، علائم و نشانه هایی در اعضای درگیر به وجود میآید ، به علت مصرف فاکتور های انعقادی و پلاکت ها برای تشکیل این ترومبوز ها ، خونریزی رخ میدهد . در ابتدا خونریزی ممکن نامحسوس باشد ، ولی با پیشرفت بیماری خونریزی به وضوح دیده می شود.
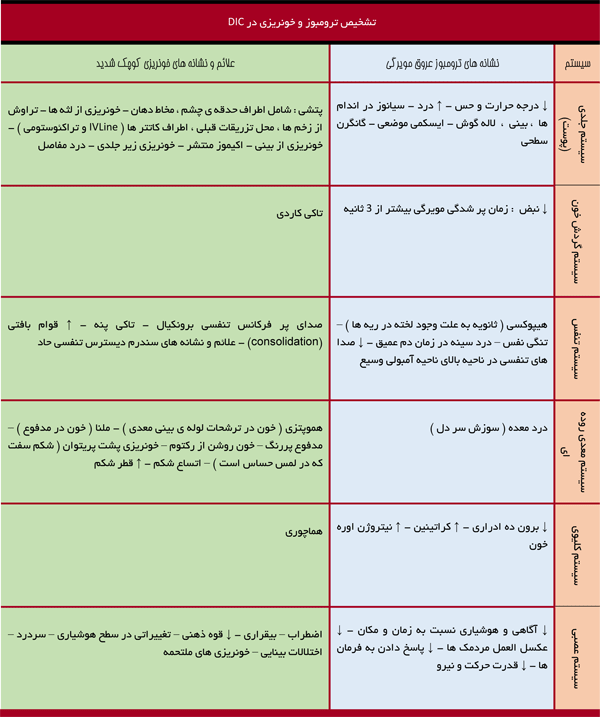
توجه : نشانه های ترومبوز میکروواسکولار عروق کوچک ، نتیجه ای از فعال شدن نامناسب سیستم انعقاد بوده ، سبب انسداد ترومبوتیک عروق کوچک در همه ارگانهای بدن میشود . همچنان که فاکتورهای انعقادی و پلاکتها مصرف می گردد ، نشانه های خونریزی در عروق کوچک ظاهر می شوند . این خونریزی می تواند به سرعت باعث بروز هموراژی گردد. درمان باید بر اساس هدف بیماری ایجاد کننده DIC باشد ، از طرف دیگر تحریک برای سندروم وجود خواهد داشت .
![]() بررسی و یافته های تشخیصی
بررسی و یافته های تشخیصی
از نظر بالینی ، تشخیص DIC اغلب توسط افت شمارش پلاکت ها و فاکتورهای انعقادی ( مثلاً افت شمار پلاکتی ، افزایش محصولات اضمحلالی فیبرین و دی دایمر و افزایش در PT و aPTT و کاهش سطح فیبرینوژن ) می باشد . اگرچه هر یک از این آزمایش ها در تشخیص DIC مفید است ، دقت هر یک از پارامترهای فردی زیاد نیست . انجمن بین المللی ترومبوز و هموستاز با استفاده از شمارش پلاکتی ، فراورده های تجزیه فیبرین ، PT و سطح فیبرینوژن ، یک سیستم امتیازبندی اختصاصی و بسیار حساس را برای تشخیص DIC به وجود آورده است
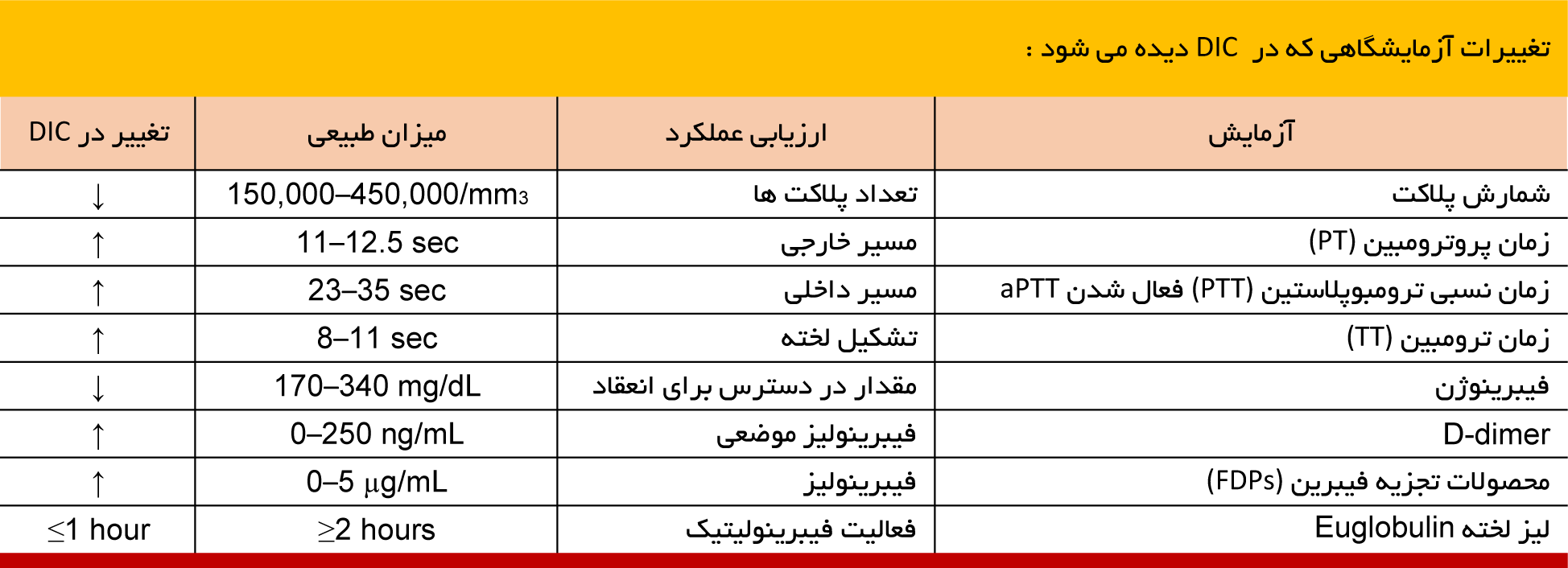
این سیستم همچنین برای پیش بینی شدت بیماری و مرگ متعاقب آن نیز مفید است . تست های دیگر نظیر ترومبلاستوگرافی نیز کنار بالین بیمار می توانند انجام گیرند و به بررسی بهتر عملکرد پلاکت ها و فعالیت فیبرینولیتیک کمک نمایند . مطالعات نشان می دهند ، بررسی وضعیت سیستم انعقادی بیماران دچار بیماری های حاد و وخیم در کنار بالین آنها میتوانند مفید تر از انجام تست های آزمایشگاهی متعارف و معمول باشد .
توجه : از آنجایی که DIC یک بیماری فعال است ، ملاک های آزمایشگاهی که در اینجا آورده شدهاند ، در هر زمان متفاوت خواهند بود . از این رو افزایش پیشرونده یا کاهنده در مقادیر آزمایشگاهی از ارزش های حقیقی آزمایشات در یک زمان واحد مهمتر است. تدابیر طبی دوز های درمانی هنگامی به کار می روند که ترومبوز های شدید ایجاد شده باشد . تاثیر هپارین را می توان توسط مشاهده طبیعی شدن غلظت فیبرینوژن پلاسما و کاهش علائم خونریزی تعیین نمود شواهدی که نشان دهد هپارین می تواند اختلال عملکرد اندام را برطرف نمایند اندک هستند ، اما در رابطه با تاثیر مثبت LMWH بر اختلال عملکرد اندام شواهد قوی تری وجود دارد . مهارکننده های فیبرینولیتیک مثل آمینوکاپروئیک اسید ، برای استفاده روتین توصیه نمی گردند . آنها مانع لیز فیبرلینی می شوند که وجود آن برای حفظ خونرسانی بافتی لازم است . اگر خونریزی شدید و شواهدی حاکی از فیبرینولیز مفرط باشند ، از مهار کننده های فیبرینولیتیک همراه با انفوزیون پیوسته هپارین iv استفاده می شود . منبع : پرستاری داخلی – جراحی برونر و سودارث ۲۰۱۸ : خون شناسی ( جلد ۷ ) نویسنده : جانیس ال. هینکل ، کری اچ. چیور ، Janice L. Hinkle ، Kerry H. Cheever مترجم : صدیقه عاصمی تهیه تنظیم و گرد آوری : صادق دهقانی زاده ![]()
 چنانچه خونریزی شدید رخ دهد تهی شدن فاکتورهای انعقادی و پلاکت ها را می توان با جایگزینی برطرف کرد تا هموستاز طبیعی و خونریزی رفع شود ، اگر چه تصمیم گیری برای انتقال خون ، بر اساس نتایج آزمایشگاهی خواهد بود وسعت خونریزی نیز مهم می باشد.
چنانچه خونریزی شدید رخ دهد تهی شدن فاکتورهای انعقادی و پلاکت ها را می توان با جایگزینی برطرف کرد تا هموستاز طبیعی و خونریزی رفع شود ، اگر چه تصمیم گیری برای انتقال خون ، بر اساس نتایج آزمایشگاهی خواهد بود وسعت خونریزی نیز مهم می باشد. یک روش حمایتی برای قطع فرایند ترومبوز ، استفاده از انفوزیون هپارین است . هپارین پیدایش میکروترومبوزها را مهار کرده و باعث از سر گرفتن خون رسانی (پوست ، کلیه و مغز) می شود . به طور نمونه ، هپارین برای بیماری که دارای تظاهرات برجسته ترومبوتیک و یا دریافت جایگزین اجزای خونی ناموفق در خونریزی یا افزایش فیبرینوژن و سایر سطوح انعقادی است ، اختصاص داده شده است در مواردی که خونریزی وجود ندارد دوز های پیشگیری هپارین غیر کسری ( unfractionated heparin) و یا هپارین با وزن مولکولی کم (LMWH) برای پیشگیری از ترومبوآمبولی های وریدی (VTE) توصیه می شود .
یک روش حمایتی برای قطع فرایند ترومبوز ، استفاده از انفوزیون هپارین است . هپارین پیدایش میکروترومبوزها را مهار کرده و باعث از سر گرفتن خون رسانی (پوست ، کلیه و مغز) می شود . به طور نمونه ، هپارین برای بیماری که دارای تظاهرات برجسته ترومبوتیک و یا دریافت جایگزین اجزای خونی ناموفق در خونریزی یا افزایش فیبرینوژن و سایر سطوح انعقادی است ، اختصاص داده شده است در مواردی که خونریزی وجود ندارد دوز های پیشگیری هپارین غیر کسری ( unfractionated heparin) و یا هپارین با وزن مولکولی کم (LMWH) برای پیشگیری از ترومبوآمبولی های وریدی (VTE) توصیه می شود .
 the nursing station ایستگاه پرستاری
the nursing station ایستگاه پرستاری