central venous pressure
CVP اندازه گیری CVP در کلینیک قلب مهم می باشد زیرا CVP یک شاخص مهم فشار پر شدن بطن راست قلب می باشد . فشار پر شدن بطن راست ، حجم ضربه ای قلب یعنیمیزان خون پمپ شده با هر ضربان قلب را تعیین می کند . همچنین یک شاخص صحیحی از توانایی قلب برای پمپ کردن خون جهت حفظ نرمال فشار خون و پرفیوژن بافتی می باشد . در نهایت CVP شاخص صحیحی از حجم پایان دیاستولی بطن راست است . در اکثر انستستو ها CVP بر اساس سانتیمتر آب اندازه گیری می شود . در این مقیاس میزان نرمال CVP در بزرگسالان 5 – 10 cm H2O و در کودکان 3 – 9 cm H2O می باشد . بعضی از انستیتو ها CVP را در مقیاس mmhg اندازه می گیرند که در این مقیاس نرمال آن تقریبا 4 – 8 میلی متر جیوه می باشد .
- مانیتورینگ CVP دقیق تر از اندازه گیری فشار خون می باشد زیرا تغییرات حجم در گردش بدن به محض کاهش حجم خون در CVP منعکس شده و CVP سریعا تغییر می کند .
- پرستاران و دانشجویان پرستاری ، به خوبی می دانند که در مرحله اول شوک بدنبال از دست دادن خون ، در حالیکه حجم خون کاهش یافته ، مکانیسم های جبرانی وارد عمل شده و فشار خون را در حد نرمال حفظ می کنند و فقط CVP این کاهش را نشان می دهد در حالیکه اندازه گیری فشار خون ، طبیعی است
- زمانی که افزایش حجم سیستم گردش خون و یا نارسایی قلبی وجود دارد ، CVP افزایش می یابد و وقتی کم آبی ( مثل دیابت بیمزه ) و کاهش حجم مایعات ناشی از خونریزی یا شیفت مایعات بداخل کمپارتمانهای بدن ( مثل شوک ) وجود دارد CVP پایین می آید .
مي دانيم كه اصلاح تغييرات مايع در مراحل اوليه شوك ، از شوك و متعاقباً مرگ بيمار جلوگيري نمايد . بطور عمده وقتي CVP در حال افزايش است ، بيمار دچار علائم تنفسي مي شود . بر عكس وقتي CVP در حال كاهش است ، حجم ادرار ممكن است كاهش يابد و بيمار از احساس تشنگي شديد شكايت كند . جهت اصلاح مايع زياد كه با افزايش CVP آشكار مي شود ، ممكن است پزشك محدوديت مايعات يا تجويز ديورتيك را انتخاب كند و در كاهش CVP مايعات بيشتر و يا تجويز خون را انتخاب نمايد . اكثر انستيتوها ، سياست ها و راهنمايي هايي كه ضرورتهاي ورود cvp را تعيين مي كند ، دارند.
انديكاسيون هاي تعبیه CV-line :
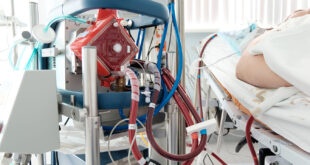
كاتتر وريدي مركزي توسط فردي واجد شرايط ، بداخل يكي از وريد هاي مركزي يا محيطي وارد مي شود و سپس به خارج دهليز راست جايي كه وريد اجوف فوقاني به وريد اجوف تحتاني مي رسد ، وارد مي شود . اين عمل تنها در يك مكان پزشكي كه پرستار واجد شرايطي جهت مراقبت ، مديريت و حمايت بيمار وجود دارد ، انجام مي شود. درست خواندن CVP براي تصميم گيري درست در درمان بيمار لازم و ضروري است.

مانيتورينگ CVP در بيماران بد حال : اين عمل ، امكان آگاهي بيشتر در مورد وضعيت تعادل مايعات بدن را فراهم مي كند . CVP بالا نشانه over load مايع يا نارسايي قلب و CVP پايين نشانه دهيدراتانسيون يا كاهش حجم خون مي باشد . وضعيت دقيق مايعات مي تواند با هموگلوبين مربوط به آن و عملكرد قلب و نتايج آزمايشگاهي و تاريخچه باليني بيمار ، ارزيابي شود.
تجويز TPN : زماني كه بيماري بعلت بيماري حاد سيستم گوارشي قادر به جذب مواد غذايي نباشد ، ممكن است تيم درماني تصميم به دادن مواد غذايي به بيمار نمايند كه به اين كار TPN مي گويند . TPN به صورت ايمن و مطمئن تنها ازطریق CV-line و يا يك لاين محيطي كه وارد يك خط مركزي شده است . (PICC) داده مي شود.
عموماً TPN از طريق كاتتر وريد مركزي كه وارد وريد ژيگولار يا سابكلاوين (تحت ترقوه اي) شده است انجام مي شود . در شير خواران اغلب از وريد نافي استفاده مي شود . دليل منطقي استفاده از وريدهاي عمقي بزرگ جهت تجويز TPN ايجاد فلبيت در وريدهاي محيطي مي باشد زيرا داراي تركيبات سوزاننده مثل كلسيم كلرايد و پتاسيم كلرايد مي باشد .
تجويز دارو : داروهاي خاصي فقط از طريق لاين مركزي داده مي شوند . بنابراين CV-line ممكن است بدين منظور تعبيه گردد . داروهايي كه باعث فلبيت مي شوند مثل : داروهاي شيمي درماني كه در درمان بيماران دچار بدخيمي استفاده مي شوند و يا آميودارون كه به وفور در درمان اريتمي هاي حاد تهديد كننده زندگي استفاده مي شود و براي مهار آريتمي هاي مزمن هم بخوبي استفاده مي گردد . اين دارو هم در آريتمي هاي فوق بطني و هم بطني موثر است زيرا ميزان شيوع اثرات پيش آريتمي در استفاده از آميودارون ، پايين مي باشد .
دسترسي نداشتن به وريد هاي محيطي : در بعضي از بيماران وخيم زماني كه هيچگونه دسترسي وريدي محيطي وجود ندارد ، ممكن است CV-line گذاشته شود اين كار غالباً به منظورانفوزيون مايع ، تجويز دارو ، خون و فراورده هاي خوني انجام مي شود.
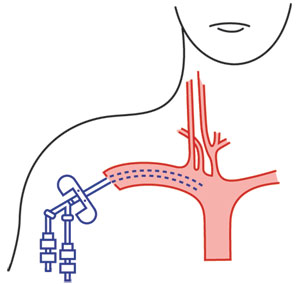
همانطور كه قبلا ذكر شد كاتتر CV-line بداخل يكي از عروق بزرگ قرار داده مي شود . وريد بر اساس نيازهاي بيمار و مناسب بودن محل انتخاب مي شود. يونيت (unit) و سليقه پزشك حداقل نقش را بازي مي كند . عروق ذكر شده در زير بيشترين موارد استفاده را دارند :
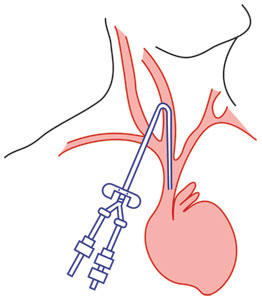 1- وريد ژوگولر داخلي :
1- وريد ژوگولر داخلي :
اين مكان يكي از شايعترين وريدهاي انتخاب شده مي باشد زيرا به آساني در دسترس است و ميزان بروز مشكلاتي نظير پنوموتوراكس در آن حداقل است . وريد ژوگولر داخلي (راست و چپ) كوتاه ، مستقيم وبزرگ هستند . بنابراين پزشكان به آساني کاتتر CV-line وارد مي كنند . انسداد كاتتر بيشترين عارضه استفاده از اين وريد مي باشد كه خود ناشي از حركت سر بيمار بوده و ممكن است باعث بي قراري و تحريك بيمار هوشيار شود .
2 – وريدهاي تحت ترقوه اي (ساب كلاوين) :
از آنجايي كه اين وريدها از نظر آناتوميكي به آساني قابل تشخيص هستند ، اغلب مورد استفاده قرار مي گيرند . به علت وجود شريانهاي تحت ترقوه اي زير ترقوه خطر پنوموتوراكس هنگام استفاده از وريد هاي ساب كلاوين هميشه وجود دارد . CV-line هاي تحت ترقوه اي بيشتر توصيه مي شود چرا كه براي بيماران راحت تر مي باشد.
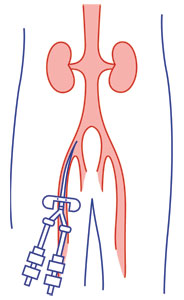 3 – وريد هاي فمورال (راني) :
3 – وريد هاي فمورال (راني) :
اين وريد ها به خاطر دسترسي سريع در موارد اورژانسي مانند ايست قلبي مورد استفاده قرار مي گيرد . به هر حال دانشجويان پرستاري بايد بدانند كه وريد هاي فمورال در ناحيه كشاله ران قرار گرفته و بعلت فراواني باكتريها در اين محل ، بيمار در معرض عفونت باكتريال مي باشد و همچنين در موارديكه بيمار قادر به حركت است ، هنگام حركت كردن ، براي بيمار ناخوشايند است .
روشهاي اندازه گيري CVP عبارتند از :
- روش مانومتري
- روش ترانسديوسر الكترونيكي
روش مانومتري روشي با تكنيك پايين مي باشد و غالبا در كشورهاي فقير مورد استفاده قرار مي گيرد . در اين روش به يك خط CV-line ، مايع ، خط کش CVP ، تيم ماهر پزشكي و پرستاري نياز مي باشد . از عيوب بزرگ اين روش اين است كه امكان مانيتورينگ مداوم وجود نداشته و بنابراين ارزش محدودي دارد.
(Electronic Transducer)
روش ترانس ديوسر الكترونيكي ، روشي با تكنولوژي پيشرفته مي باشد اما نسبت به روش مانومتري كه در بالا توضيح داده شد ، دقت بيشتري ندارد . تجهيزات مورد نياز در اين روش شامل : CV-line ، سرم نرمال سالين ، ترانس ديوسر الكترونيكي ، مونيتور ، كابل هاي رابط و تيم پزشكي و پرستاري ماهر . مزيت عمده اين روش مانيتورينگ مداوم بيمار مي باشد و اغلب در واحد هاي مراقبت ويژه مورد استفاده قرار مي گيرد.
 روش مانومتري :
روش مانومتري :
- روش كار به زباني ساده كه بيمار متوجه شود براي او توضيح داده مي شود
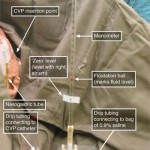
- بيمار را در وضعيت افقي و صاف (supine) قرار دهيد . از نشانگر Spirit Level روي تخت استفاده كنيد تا مطمئن شويد كه بيمار در وضعيت افقي قرار دارد . تخت هاي قديمي تر ممكن است به اين امكانات مجهز نبوده و شما مجبور باشيد كه از سطح دستي يا قضاوت شخصي خودتان براي اطمينان از اينكه تخت به درستي در وضعيت افقي قرارداده شده است ، استفاده كنيد . اين كار به اين دليل است كه معاينات سطح خود را پيدا كرده و بطور يكنواخت در وضعيت افقي منتشر مي شود.
- CV-line را با جريان سرم بشوييد تا مطمئن شويد كه مسير باز است . تمامي مايعاتي كه از طريق CV-line در جريان هستند بجز داروهايي مانند نورآدرنالين را قطع كنيد زيرا به حجم هاي موثر داروهايي مانند نورآدرنالين بي نهايت كم مي باشد . هيچ خطوط دارويي ديگري را نشوييد زيرا ميزان داروي موجود در مسير ، اگر نورآدرنالين در مسير باشد ممكن است باعث افزايش فشار خون شود چنانچه نورآدرنالين در مسير باشد باعث هيپوگليسيمي مي شود.
- نشانه صفر را در خط کش با محور فلبواستاتيك در يك رديف قرار دهيد به اين كار صفر كردن CVP مي گويند كه به كمك يك سطح يا يك لوله حاوي مايع با هوا و آب انجام مي شود . صفر كردن بايد قبل از هر خواندن انجام شود در غير اين صورت يافته ها نادرست خواهد شد.
- مايع را كلمپ كنيد شير سه راهه را بچرخانيد تا مايع و خط کش متصل شوند . خط کش را با مايع پر كنيد . (از سرم N/S استفاده شود ) خط کش را بالاي علامت 20cm پر كنيد . حالا كلمپ سه راهه را براي اتصال مانومتر به سمت بيمار بچرخانيد.
- سطح مايع در مانومتر تا سطحي كه به عنوان CVP بيمار مي باشد پايين مي آيد . CVP بايد با تنفس هاي بيمار بالا و پايين رود . لطفا موج CVP را جهت جزئيات بيشتر ببينيد.
- CVP را هنگامي كه بيمار در انتهاي دم مي باشد بخوانيد كه پايين ترين نقطه در طول يك سيكل نوسان مي باشد . اگر در بخش مراقبت های ويژه كار كرده باشيد كه بيمار وصل به ونتيلاتور است ، ممكن است توجه كرده باشيد كه بيماران متصل به ونتيلاتور ، CVP بالاتري دارند زيرا فشار داخل توراكس آنها بالاتر است CVP بطور مصنوعي و كاذب افزايش مي يابد .
- به محض اينكه يافته ثبت شد مسير سه راهه را بچرخانيد و اجازه دهيد كه مايع به سمت بيمار جريان پيدا كند كه اين كار باعث مي شود خط CV-line جهت استفاده بعدي باز بماند.
- CVP را روي چارت بيمار ثبت كنيد. آن را با يافته قبلي مقايسه كرده و تغييرات و يافته هاي غير طبيعي را به پزشك يا تيم درماني گزارش دهيد.
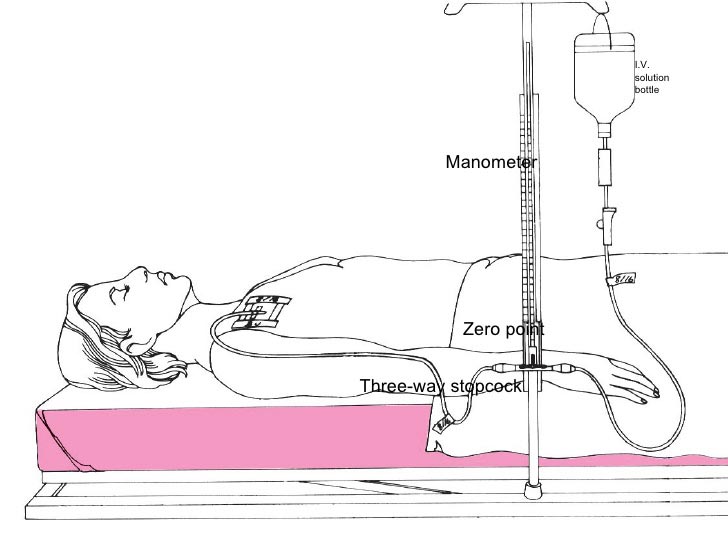 اندازه گيري هاي CVP مي تواند در پوزيشن عمودي يا نيمه عمودي انجام شود . نكته مهم اينست كه همه اندازه گيري ها بايد در يك پوزيشن مشترك انجام شود تا موارد ثبت شده قابل مقايسه باشند پوزيشن supine يك استاندارد طلايي براي ثبت يافته هاي CVP می باشد .
اندازه گيري هاي CVP مي تواند در پوزيشن عمودي يا نيمه عمودي انجام شود . نكته مهم اينست كه همه اندازه گيري ها بايد در يك پوزيشن مشترك انجام شود تا موارد ثبت شده قابل مقايسه باشند پوزيشن supine يك استاندارد طلايي براي ثبت يافته هاي CVP می باشد .
روش ترانس ديوسر الكترونيكي یاElectronic Transducer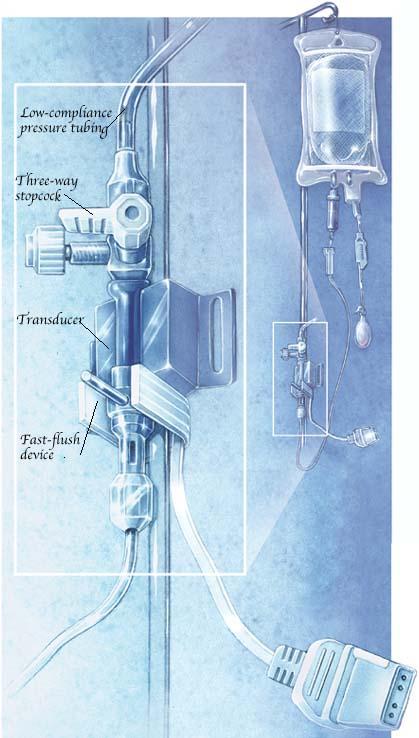
- روش كار بايد براي بيمار هشيار به زباني ساده و قابل فهم توضيح داده شود .
- سرم نرمال سالين بايد در ارتفاع باشد و به CV-line ، ترانس دیوسر و لومن CVP وصل شود . معمولاً از لاین بالايي كه براي اندازه گيري CVP مناسب تر است ، استفاده مي شود.
- بيمار در وضعيت supine قرار داده شود . از نشانگر spirit level روي تخت بيمار براي اطمينان از اينكه بيمار در وضعيت افقي قرار بگيرد ، استفاده كنيد . تختهاي قديمي تر ممكنست به اين امكانات مجهز نباشد و شما مجبور باشيد كه از spirit level دستي يا قضاوت بينايي خودتان جهت اطمينان از وضعيت افقي بيمار استفاده كنيد . دليل منطقي اين كار اين است كه مايعات سطح خود را پيدا كرده و بصورت يكنواختي وقتي بيمار در وضعيت افقي قرار مي گيرد در بدن پخش مي شود .
- يك سه راهي به CV-line وصل كرده و يك سر CV-line به ترانس ديوسر وصل مي شود . ترانس ديوسر هاي پيشرفته تر بطور مدام CVP را ثبت كرده و بصورت روتين روي علامت ON قرار داده مي شود .
- قسمت off سه راهه را به سمت بيمار بچرخانيد . درپوش سه راهه را برداريد و سيستم را به سمت اتمسفر باز كنيد . به اين كار صفر كردن ” zeroing” مي گويند.
- دكمه zero را روي مانيتور فشار داده و منتظر كاليبراسيون بمانيد . زمان و تاريخ كاليبر شدن روي مانيتور آشكار مي شود . وقتي كه زمان صفر شدن روي مانيتور ظاهر شد درپوش سه راهه را بگذاريد . در تمام مراحل فوق شرايط استريل را رعايت كنيد . و در نهايت سه راهه را به سمت بيمار بچرخانيد .

- طرح cvp را روي مانيتور ببينيد . طرح موج cvp با انقباض و انبساط پر و خالي شدن دهليز راست با خون شكل مي گيرد .
- يافته ها را ثبت كرده و هر گونه تغيير مهم و قابل توجه را به پزشك اطلاع دهيد.
اولين روش خواندن نقطه بالاي موج a و نقطه پايين موج a مي باشد كه در نهايت دو عدد بدست آمده را جمع كرده و ميانگين مي گيريم. نتيجه بدست آمده CVP بيمار مي باشد . امروزه ، كامپيوتر ها اين كار را براي پرستاران انجام ميدهند . هنگام استفاده از مانومتر دستي (خط کش CVP) نقطه بالا و پايين سيكل تنفسي را بخوانيد . دو عدد بدست آمده را جمع كرده و ميانگين آنها را حساب كنيد . ميانگين بدست آمده همان CVP ، بيمار مي باشد . اگر با سيكل دم و بازدم بيمار هيچ نوساني وجود ندارد CVP پايين آمده و يافته بدست آمده از دقت كمتري برخوردار است.
دومين روش شامل پيدا كردن نقطه Z است كه اين نقطه از وسط تا آخر موج QRS ايجاد مي شود . نقطه Z درست قبل از بسته شدن دريچه تريكوسپيد ايجاد مي شود و علامت خوبي از فشار پايين دياستولي بطن راست مي باشد . نقطه Z وقتي كه موج a قابل رويت نيستند مفيد مي باشد . اين مسئله اغلب در فيبريلاسيون دهليزي اتفاق مي افتد . دوباره اگر يك ترانس ديوسر و مانيتور استفاده شود كامپيوتر محاسبات را انجام مي دهد . عدد CVP بصورت ديجيتالي و به شكل موج زير موج E.C.G ظاهر مي شود.
علل شايع تغيير فشار وريد مركزي (CVP)
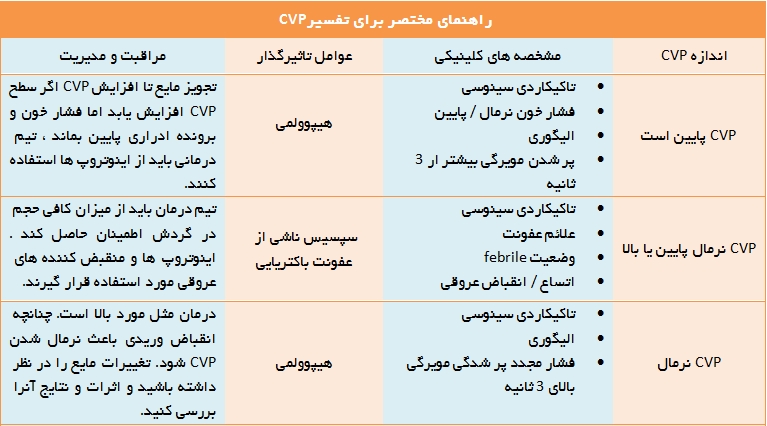
فشار وريد مركزي بين 5 تا 10 سانتيمتر آب مي باشد بعضي از علل افزايش يا كاهش CVP عبارتند از:
- علل افزايش CVP
- علل كاهش CVP
- انسداد يا بسته شدن كاتتر وريد مركزي كه شايعترين علت اشتباه خواندن CVP است . همه پرستاران بايد مطمئن شوند كه بالا رفتن و پايين آمدن منحني (meniscus) هنگام خواندن CVP اتفاق بيافتد .
- نارسايي قلبي : در نارسايي قلبي ، قلب قادر به پمپ كردن خوني كه از طريق IVC ، SVC به قلب برميگردد ، نيست (superior vena cava & inferior vena cava) . تجمع خون باعث افزايش CVP مي شود . فشار خون تلنبار شده در قلب باعث نارسايي قلبي شده و در نتيجه بازده قلب كاهش مي يابد.
- اورلود مايع بصورت درماني يا تصادفي : پاتوفيزيولوژي اورلود مايع ، دقيقاً مانند نارسايي قلبي است كه در بالا توضيح داده شد . افزايش CVP ناشي از افزايش حجم خون است.
- آمبولي ريه : در اين بيماري رامبولوس حركت خون را در سراسر ريه محدود مي كند و در نتيجه CVP افزايش مي يابد .
- افزايش مايع : كه ممكن است به علت انقباضات عروقي ناشي از دارو درماني يا آترواسكلروز باشد اين دو عامل موجب مي شود كه عروق باريك شده و تجمع مايع ايجاد شود . تجمع مايع باعث افزايش CVP مي شود .
- افزايش فشار داخل قفسه سينه : بطور طبيعي اتفاق نمي افتد اما زماني كه بيمار به علت نارسايي تنفسي وصل به ونتيلاتور مي شود اتفاق مي افتد . علل نارسايي تنفسي در اين مقاله مورد بحث و بررسي قرار نمي گيرد زيرا فراتر از محدوده اين مقاله مي باشد . CPAP ، IPPV باعث افزايش فشار داخل قفسه سينه و در نتيجه باعث افزايش CVP مي شود .
- مرطوب شدن فيلتر هوا : فيلتر مرطوب اجازه عبور هوا از مانومتر را نميدهد . اين مساله باعث خواندن غلط مي شود و هيچ ربطي به مراحل فيزيولوژيكي بيمار ندارد .
- تغيير وضعيت بيمار از ايستاده به supine
- مانور والسالوا (بازده اجباري) باعث افزايشCVP مي شود چرا كه تغيير در كمپليانس ايجاد مي شود.
- انقباض عضلات شكمي و اندامها باعث تغيير در كمپليانس و ميزان مايع برگشتي به قلب شده و اين انقباضات باعث افزايش CVP مي شود.
- از دست دادن خون (خونريزي) و كاهش مايع : سوختگي ها و استفراغ از علتهاي شايع كاهش مايع مي باشند .
- مصرف بيش از حد ديورتيك نيز باعث كمبود مايعات مي شوند . اين عوامل باعث پايين آمدن CVP مي شوند .
- اتساع عروقي بعلت گرماي زياد ، دارو درماني ، سپسيس و شوك نوروتيك باعث كاهش CVP مي شودر.
شكل موج CVP :
شكل موجهاي وريد مركزي روي مانيتور قلبي ظاهر ميشود ، تغييرات فشار در SVC و IVC ( در نوك CV-line ) را نشان مي دهد . تغييرات فشار در طول سيكل قلبي رخ مي دهد و اين تغييرات فشار بصورت موج هاي مشخصي ظاهر مي شود. بطور معمول سه موج مثبت a ، b ، c و دو موج منفي x ، y اين موجها به فازهاي مختلف سيكل قلبي و ECG مربوط مي باشد.
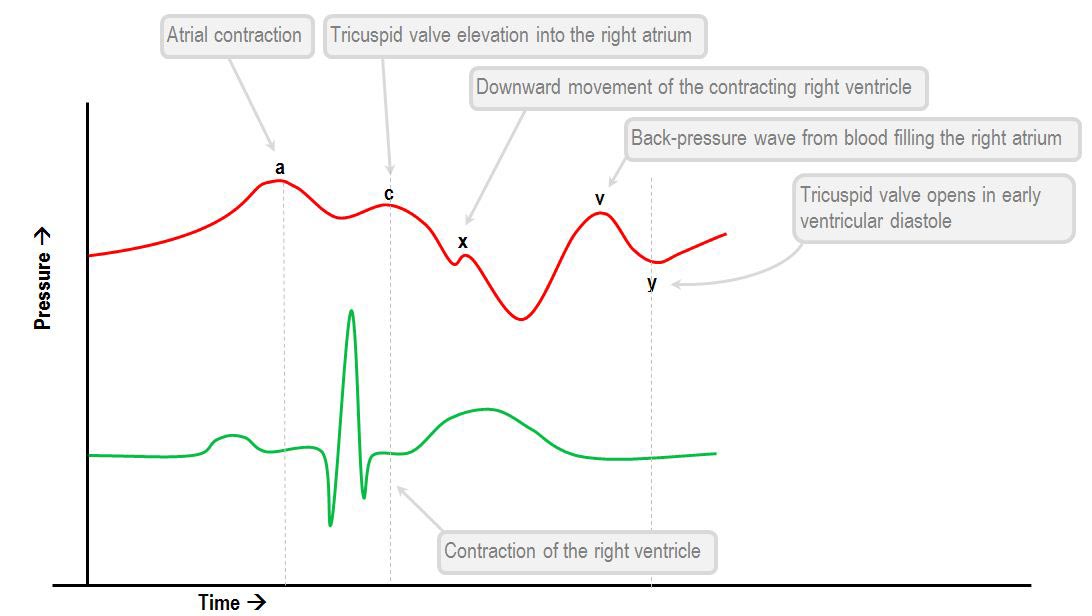
موج +c : موج مثبت ديگري است ، كه ناشي از بالا رفتن خفيف دريچه تريكوسپيد بداخل دهليز راست در طول يك انقباض بطني زودرس است و به انتهاي قطعه QRS روي ECG مربوط مي باشد . كمپلكس QRS بعلت انقباض بطني ايجادمي شود.
موج نزولي –x : اين موج منفي كمتر تشخيص داده مي شود و احتمالا بعلت حركت رو به پايين بطنها در طول انقباضات سيستوليك ايجاد مي شود. روي ECG قبل از موج T ظاهر مي شود.
موج +V : اين موج مثبت بعلت فشار ايجاد شده در طول پر شدن دهليز راست رخ مي دهد كه اين پر شدن با دريچه تريكوسپيد بسته شده ، مربوط مي باشد . اين موج روي نوار قلب دوازده ليدي ، به انتهاي موج T مربوط است و موج T با رپولاريزاسيون ميوكارد ايجاد مي شود.
موج نزولي –y : نتيجه باز شدن دريچه تريكوسپيد در مرحله دياستول و جريان يافتن خون بداخل بطن راست است . اين موج قبل از موج P روي ECG بوجود مي آيد .
توصيه هشدار دهنده : از آنجايي كه CV-line هميشه در بخش مركزي حفره توراسيك قرار داده مي شود ، فشار وريد مركزي و شكل امواج آن هميشه تحت تاثير تغييرات فشار داخل توراسيك در طول تنفسهاي خود بخودي و يا كمكي (ونتيلاتور) مي باشد . اين تغييرات اگر چه كوچك اند اما به وضوح در عملكرد CVP ظاهر مي شود . همانطور كه گفته شد CVP با دم خودبخودي مختصري كاهش و در بازدم اجباري مثل تهويه مكانيكي با فشار مثبت افزايش مي يابد . در بيمار دارای PEEP (فشار مثبت انتهاي بازدمي) CVP بالا مي رود . اين تغييرات وقتي بيمار PEEP بالاي 7.5 سانتی متر آب را دريافت مي كند، قابل توجه تر است.
پاتولوژي شكل موج هاي CVP : تغيير شكل موج هاي وريد مركزي اطلاعاتي درباره فيزيولوژي قلب مثل فيبريلاسيون دهليزي را فراهم مي كند.
- در AF يك موج ظاهر نمي شود و در جدايي دهليزي – بطني (atrio-ventricular dissociation) يك موج به طور برجسته اي افزايش پيدا خواهد كرد . وقتي اين حالت رخ مي دهد به اين موج ها امواج “connon” مي گويند. اين امواج بعلت بروز انقباض دهليزي در حالي كه دريچه تريكوسپيد بسته است ، ايجاد مي شود.
- در نارسايي دريچه تريكوسپيد امواج C و X منفي خواهند شد و با امواج مثبت بزرگي از نارسايي به محض اينكه خون هنگام انقباض بطن به سمت دهليز راست به عقب بر مي گردد ، جايگزين مي شود و اين مساله منجر به افزايش CVP مي گردد . اما اين يك اندازه گيري درست و صحيحي نبوده و روش بهتر دستيابي به CVP صحيح ، نگاه كردن به فشار بين امواج نارسايي است.
- در تامپوناد قلبي همه فشارها افزايش مي يابد و موج نزولي Y حذف مي شود.
تفسير صحيح CVP بیمار :
CVP مستقيماً حجم خون يا عملكرد قلب را اندازه گيري نميكند با اين وجود CVP با تغيير در حجم خون ( مثل كاهش حجم خون يا افزايش حجم درگردش ) و يا در مواردي كه نارسايي عضله قلبي وجود دارد تغيير مي كند . يافته هاي CVP بايد با اطلاعات كلينيكي ديگري نظير ضربان قلب ، فشار خون ، برون ده ادراري و سطح هوشياري و تعداد تنفس تفسير شود . اندازه نهايي داراي ارزش كمتري نسبت به اندازه گيري هاي متوالي در طي درمان مي باشد . در تهويه مكانيكي CVP به ميزان 5 – 3 سانتیمتر آب افزايش مي يابد كه خود به ميزان PEEP و فشار تهويه اي بستگي دارد. در بعضي موارد با وجود هيپوولمي ناشي از انقباض عروقي ، CVP در محدوده نرمال مي باشد . بطور خلاصه راهنماي تفسير CVP در زير نشان داده شده است :
- قبل از تعبیه CV-line بايد ارزيابي دقيقي از وضعيت بيمار صورت بگيرد .
- تاريخچه اي از بيمار شامل نام و نام خانوادگي ، سابقه قبلي بستري و كسي كه بيمار را به بيمارستان رسانده است ، بايد جمع آوري شود. اين فرد مي تواند پليس ، خدمه آمبولانس يا يك شهروند خوب باشد.
- براي كسب تاريخچه دقيقي از بيمار ، بايد روند كار را براي بيمار توضيح داد.
- از بيحسي موضعي در صورت عدم حساسيت بيمار به ماده بيحس كننده استفاده مي شود.
- بيمار در وضعيت SUPINE قرار دهيد.
- در مواردي كه بيمار هيپوولميك است از وضعيت ترندلنبرگ استفاده مي شود . اين پوزيشن به اتساع وريد هاي فوقاني بدن كمك كرده و باعث ورود راحت تر كانولا توسط پزشك مي شود
- استفاده از درپ مناسب باعث حفظ فضاي استريل و كسب همكاري بيمار مي شود .
- در بعضي موارد استفاده از آرام بخشهاي خفيف براي كاهش درد و سطح آگاهي بيمار توصيه مي شود تا از اين طريق بيمار در طي فرايند كار ، آرام بماند.
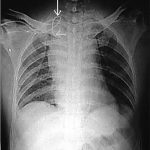
- بعد از گذاشتن CV-line معمولاً گرافي chest انجام مي شود .
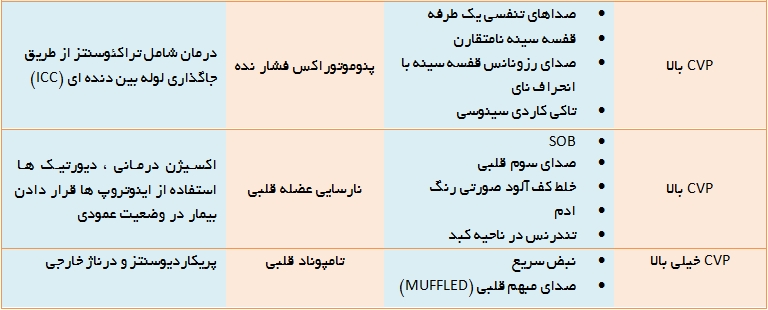
- انجام CX-Ray بمنظور تاييد محل صحيح گذاشتن CV-line صورت مي گيرد.
- چنانچه در طي فرايند CV-line گذاري ، پنوموتوراكس ايجاد شود ، انجام گرافي chest در تشخيص زود رس پنوموتوراكس كمك كننده خواهد بود.
CVP به صورت مداوم براي ارزيابي عملكرد قلبي و تغييرات حجم در گردش خون مورد استفاده قرار مي گيرد . يافته هاي CVP مواردي كه بيماري بطن راست وجود نداشته باشد و مقاومت عروق نرمال باشد ، دقيق و درست است . موارد ذكر شده در زير شامل شرايطي است كه يافته هاي CVP قابل اعتماد نيست :
1- در آمبولي ريوي و زماني كه فشار داخل توراسيك بالاست (مثل IPPV) : در اين شرايط مقاومت عروق ريوي علي رغم طبيعي بودن عملكرد و فشار سمت چپ قلب بالاست و براي پمپ كردن خون از منطقه با مقاومت بالاتر در ريه به سمت چپ قلب ، به CVP بالاتر از حد طبيعي نياز است .
2- در طي نارسايي سمت چپ قلب شاهد افزايش فشار عروق ريوي به دنبال ( فشار بازگشتي ) مي باشيم . اين امر باعث افزايش كاركرد سمت راست قلب مي شود . در مراحل اوليه ممكن است اندازه CVP نرمال باقي بماند اما با گذشت زمان CVP افزايش يافته و نارسايي قلب واضح مي شود .
3- در بيماريهاي انقباضي پريكارد افزايش پارادوكسيكال CVP در مرحله دم و كاهش در مرحله بازدم وجود دارد . به اين حالت پارادوكس مي گويند چون دقيقا بر عكس حالت نرمال در افراد سالم است . سطح واقعي CVP هميشه بالاتر خواهد بود چرا كه پرشدن قلب در اين حالت به كندي صورت مي گيرد.
4- مسدود شدن مانومتر با پنبه بهداشتي : این مساله در بالا توضيح داده شده است . رطوبت پنبه بهداشتي مانع حركت هوا شده كه خود مانع افزايش و كاهش نرمال CVP در طي دم و بازدم مي گردد.
5- در هنگام بلوك كامل قلبي موج كانون در تفسير CVP مشاهده مي شود . اين حالت شامل حركت شديد پالس گونه مي باشد كه به دنبال برخورد خون سرخرگي با دريچه تريكوسپيد صورت مي گيرد . اين امر باعث بازگشت موج فشاري به قسمت SVC مي شود كه توسط گيرنده هاي حساس جذب مي شود.
6- زماني كه بيمار مبتلا به تنگي يا نارسايي دريچه تريكوسپيد است ، CVP قابل اعتماد نيست زيرا CVP افزايش مي يابد.
- اين كار فقط به دستور تيم درماني انجام مي شود .
- يك تكنيك آسپتيك بوده و بايد بعد از ارائه توضيحات كامل درباره فرآيند كار به بيمار انجام شود.
- اول از همه تمام پانسمانها و بخيه ها را باز كنيد.
- سپس از بيمار بخواهيد كه يك دم عميق با بازدم كامل را انجام دهد .
- در اين هنگام كاتتر را در حالي كه بيمار نفس خود را نگاه داشته است ، سريعاً خارج مي كنيم و بالاخره فشار محكمي به محل سوراخ CV-line وارد كرده و از بيمار مي خواهيم كه تنفس طبيعي خود را دوباره شروع كند
- اين فشار را حداقل تا 5 دقيقه به محل وارد مي كنيم . اين كار باعث بند آمدن خونريزي مي شود.
- تنها به ميزان متوسطي از فشار براي خروج كاتتر نياز مي باشد.
- اما اگر خارج نشود از پزشك مي خواهيم كه اين كار را انجام دهد .
- يك پزشك با تجربه كاتترCVP را چرخانده و به آرامي بيرون مي كشد .
- اگر مداخلات فوق موثر واقع نشود محل ورود CV-line را با پانسمان استريل پوشانده و به تيم جراحي ارجاع دهيد.
مانيتورينگ CVP يك روش صد در صد بي خطر نيست و شامل عوارض متعددي مي باشد . به عنوان يك پرستار ما بايد كوشش بيشتري در جهت بررسي بيماران با كاتتر CVP نمائيم.
1- جاگذاري غلط كاتتر CVP : نوك كاتتر CVP درست بيرون از دهليز راست گذاشته مي شود . اگر داخل دهليز راست يا وريد اجوف گذاشته شود به اين حالت پوزيشن غلط (malposithon) مي گويند . جاگذاري اشتباه ، مشكل شايعي است و به همين دليل ، از CX-Ray بعد از CV-line گذاري استفاده مي شود . تجويز مايعات وريدي بايد تا زماني كه محل صحيح كاتتر بوسيله گرافي قفسه سينه تاييد نشده است به تاخير افتد .
2- تشكيل هماتوم : هماتوم يعني تجمع موضعي و غير طبيعي خون كه بطور كامل يا جزئي لخته شده است . ممكن است هنگام ورود كاتتر CVP عروق سوراخ شده و خونريزي داده و باعث تشكيل هماتوم شوند. هماتوم ها با تخليه خون تجمع يافته ، درمان مي شود . خونريزي با استفاده از گاز و كمپرس سرد كنترل مي شود . هماتوم يك كلمه يوناني است كه اولين بار در سال 1850 مورد استفاده قرار گرفت و تركيب دو واژه يوناني Hemat يعني خون و oma به معني بدن مي باشد . وقتي اين دو واژه تركيب مي شود ، بصورت بدن خوني يا تجمع خون ترجمه مي گردد . هنگام CV-line گذاري ، امكان سوراخ شدن عروق خوني و يا يك ارگان وجود دارد بنابراين توجه كنيد كه نزديك عروق اصلي و ارگانها و غدد را بطور محكم مسدود كرده و ببنديد .
3- سوراخ شدن شريان : هنگام وارد كردن سوزن CV-line پزشكان بصورت blind با در نظر گرفتن راهنما هاي معمول عمل مي كنند . ممكنست سهواً كاتتر CVP يك شريان را سوراخ كند كه دراين صورت ، درجه اول بايد خونريزي شريان قبل از ورود CV-line كنترل شود.
4- پنوموتوراكس : پنوموتوراكس يعني وجود هوا در قفسه سينه اما بيرون از ريه ها . ممكن است پنوموتوراكس بصورت خودبخودي و بدون دليل خاصي اتفاق افتد . اما يكي از عوارض شايع CV-line گذاري است. اگر پنوموتوراكس كوچك باشد ، معمولاً بصورت خودبخودي درمان مي شود و اگر پنوموتوراكس بزرگتر باشد نياز به گذاشتن يك Chest Tube مي باشد.
5- خونريزي : خونريزي يك واژه تكنيكي بوده و بمعني كاهش بيشتر از 15 درصد از حجم خون سيستم گردش خون مي باشد كه مشخص ترين آن خونريزي كلاس I مي باشد. در اين نوع از خونريزي هيچ تغييري در علائم حياتي وجود ندارد تا جايي كه احياء مايع ضروري به نظر نمي رسد.
6- سپسيس : سپسيس ، عفونت جريان خون مي باشد . سپسيس نتيجه ورود باكتري و ديگر ارگانيسم هاي عفوني ( قارچ ، ويروسها ) و سموم آنها بداخل خون مي باشد . معمولاً سپسيس نتيجه تكنيكهاي ضعيف آسپتيك در طول CV-lie گذاري يا مراقب ضعيف از زخم بعد از ورود Cv-line می باشد . سپتي سمي نتيجه مقاومت پايين بدن فرد است . علائم سپسيس شامل : تب ، لرز ، كسالت و كاهش فشار خون مي باشد . سپسيس مي تواند جدي شده و زندگي فرد را به خطر اندازد كه در اين صورت از آنتي بيوتيك ها استفاده مي شود . سپتي سمي ، مسموميت خون نيز ناميده مي شود.
7- آمبولي هوا : زماني كه هوا از طريق هر بخشي از كاتتر CVP يا لوله ها وارد جريان خون مي شود ، آمبولي هوا رخ مي افتد . هوا در جريان خون باعث ايجاد حباب مي شود و اين حباب ها جريان خون به نواحي خاصي از بدن را مسدود مي كنند به اين حالت ايسكمي موضعي و آسيب بافتي مي گويند . بنابراين وظيفه پرستار است كه از ورود هوا بداخل لاين CVP جلوگيري كند .
8- آمبولي كاتتر : زماني كه نوك كاتتر قطع شود ، آمبولي كاتتر رخ مي دهد . شرايط نسبتاً نادري است اما اتفاق مي افتد . كاتتر هاي با طراحي بهتر ، با احتمال كمتري منجر به تشكيل آمبولي كاتتر مي شود .
9- ترومبوز : ترومبوز يا تشكيل لخته در عروق ، اغلب در بيماراني كه CV-line دارند رخ مي دهد . لخته باعث انسداد جريان خون و ايسكمي و مرگ موضعي ناشي از هيپوكسي مي شود . هنگامي كه يك رگ آسيب مي بيند و شروع به خونريزي مي كند بدن فرد پلاكتها و فيبرين را براي تشكيل ترومبوز جهت حفظ هموستاز فعال مي كند. در نتيجه ترومبوز ايجاد مي شود و با تشكيل لخته بخشي از لخته جدا شده و منجر به امبولي در بخش ديگري از بدن مي شود.
10- هموتوراكس : هموتوراكس يعني وجود خون در فضاي توراكس . وقتي سوزن CV-line غشايي كه توراكس و ريه ها را مي پوشاند پاره مي كند ، خون بداخل فضاي پلورال سرازير مي شود.
11- تامپوناد قلبي : با تجمع مايع در فضاي پريكارديكال ايجاد مي شود . كه منجر به كاهش پر شدن بطني و برونده قلب مي شود . در طول CV-line گذاري رخ مي دهد و احتمالاً نتيجه سوراخ شدن اتفاقي كيسه ميوكارد (پريكارديوم) و ميوكارديوم در طول CV-line گذاري مي باشد . تامپوناد ، يك اورژانس پزشكي بوده و در صورتي كه درمان به تاًخير افتد ممكنست منجر به مرگ بيمار شود . پريكارد لايه اي است كه قلب را پوشانده و خود حاوي دو لايه است : لايه فيبروز خارجي كه پريكارد جداري نام دارد و لايه فيبروز داخلي كه پريكارد احشايي ناميده مي شود . فضاي پريكارديال بطور نرمال حاوي 50 – 20 میلی لیتر مایع می باشد .
12- آريتمي قلبي : آريتمي قلبي كه ديس ريتمي ناميده ميشود شامل دسته وسيعي از ضربانهاي غير طبيعي قلب است . در آريتمي ممكنست ضربان قلب سريعتر ، كندتر و يا نامنظم باشد . آريتمي ها مي توانند تهديد كننده زندگي بوده و اورژانسهاي پزشكي را بوجود آورند و حتي مرگ ناگهاني و ايست قلبي رخ دهد . در صورتي كه كاتتر CVP بد جاگذاري شود آريتمي رخ مي دهد كه با به عقب كشيدن كاتتر به خارج از قلب ، اين نوع آريتمي را برطرف مي كند.
13- هيدرو پنوموتوراكس : وجود هوا و مايع بين دو لايه پلور است . وقتي كه پلور تصادفاً سوراخ شود كاتتر وارد اين فضا شده و هيدروپنوموتوراكس ايجاد مي شود كه اتفاق نادري مي باشد.
برای استفاده بهتر و راحت تر همه شما دوستان و همکاران عزیز فایل PDF مطلب حاضر برای دانلود در فروشگاه ایستگاه سایت قرار داده شده است ، به راحتی و با مبلغ بسیار ناچیز میتونید فایل PDF رو تهیه کرده و مورد استفاده قرار بدید . لطفا جهت دانلود روی لینک زیر کلیک کنید . منتظر نظرات و پشنهادات شما عزیزان هستیم .
مطلب فوق در حد مطلوب و مورد قبول به تمام سوالات شما در مورد CVP پاسخ میدهد همینجا از خانم مغانی که این مطلب رو برای انتشار در ایستگاه پرستاری برای ما ارسال کردند و همچنین از همکاران بیمارستان فوق تخصصی سوانح سوختگی ولایت که زحمت ترجمه این مقاله رو کشیدن تشکر میکنم امیدوارم که مورد رضایت عزیزان قرار بگیره .
 the nursing station ایستگاه پرستاری
the nursing station ایستگاه پرستاری





salam mamnoon az matalebe mofide shoma
من هم از شما سپاس گذار هستم لطف دارید
مطلب CVLin عالی بود.دست مریزاد
تو ICU ما بیشتر روش مانومتری استفاده می شد.
یکی از دکترای نفرولوژی هم برا دیالیز مسمومین با الکل تو فمور CVlin تعبیه میکرد.من مطالب شما رو میخونم حسابی هوایی میشم و دلم خییییییییییییییییییییییییییییییییلللللللللللللللللی دلتنگ بخش Icu میشه خییییلیییی.چند ماهی میشه از ICU رفتم.ولی دلم آنجا جا مونده!!!!با مطالعه مطالب سایت شما احساس میکنم هنوز تو بخش Icu شیفت میرم.من همیشه میگم بخش فقط ICU وNicu و لاغیر!!!
ممنونم از لطفتون همکار عزیز
خوشحالم که مطالبمون مورد رضایت و توجه شما قرار گرفته البته منم نظرم به نظر شما نزدیکه منم ICU رو به همه بخشا ترجیح میدم
سلام.خیلی ممنونم از مطالب خوب و مفیدتون. واقعا عالی بود .استفاده کردم.متشکرم و خسته نباشید…
ممنونم همکار عزیزم از لطفتون سپاس گذارم
با سلام و خسته نباشید. مطالبتون در مورد cvp خیلی خوبه.اگر در مورد ونتیلاتور نیز مطلبی دارید لطفا” در سایت قرار دهید.
ممنون خوشحالم که مورد رضایتتون قرار گرفت . بله در اسرع وقت یک مطلب خوب و کاربردی در مورد ونتیلاتور و تهویه مکانیکی آماده میکنیم
باسلام ازمطالب مفیدتون واقعاسپاسگذارم خیلی کاربردی وباارزش هستند مخصوصاcvpعالی بودباارزوی موفقیت منتظر مطالب جدیدشماهستم
از لطف شما بی اندازه ممنون و سپاس گذار هستم
سلام و احترام و ادب فراوان
من گهگاه به سایت بسیار آموزنده اتون سر می زنم و همیشه خیلی استفاده می کنم . امیدوارم موفق باشید. پرستاری دنیایی است. باید در آن تا آنجا که ممکن است غوطه ور شد تا احساس خوب مراقبت و پرستاری مفید بهت دست بده و شما این امکان را فراهم می کنید .
سربلند و سلامت باشید
سلام . وقت بخیر . ممنون از مطالب خوبتون
یک سوال دارم : CVP در بیمار اینتوبه و متصل به MV اندازه گیری شده ، بر فرض عدد x مقدار CVP شد . مقدار حقیقی CVP در این بیمار
1) x
2)x – PEEP
3) x – 1/2 PEEP
ممنون میشم راهنمایی کنین
سلام.ممنون از مطالب جالبتون برای ما دانشجوهام فکر میکنم مفید باشه. یه سوال داشتم فقط از فایل pDF میشه استفاده کرد؟من میخواستم مطلبو COPY کنم ولی نمیشه البته اگه اشکال نداره
سلام من چطور میتونم با شما در ارتباط باشم mire_zahra@yahoo.com این آدرس ایمیلمه کجاباید شما رو پیدا کنم؟؟؟؟؟؟؟؟؟؟؟؟؟؟؟؟؟