اختلالات شریانی
- آمبولی شریانی و ترومبوز شریانی

انسداد حاد عروقی ممکن است به دنبال یک آمبولی یا ترومبوز حاد به وجود آید. انسداد حاد عروقی در نتیجه ی صدمه ی ناشی از اقدامات درمانی در طی جای گذاری یک کاتتر تهاجمی مانند کاتترهای به کار رفته در آرتریوگرافی ، PAT یا جاگذاری استنت ، یا پمپ بالون داخل آئورتی (IABP) رخ می دهد. سایر علل آن شامل صدمه ی ناشی از شکستگی استخوان ، صدمات له کننده و زخم های نفوذی ایجاد کننده پارگی لایه ی اینتیمای شریان می باشند.
- تشخیص دقیق انسداد شریانی با منشا آمبولی یا ترومبوز به منظور اقدام به درمان مناسب ، ضروری است.
پاتوفیزیولوژی
- آمبولی شریانی به طور شایع ناشی از ترومبوز در حفرات قلب متعاقب وجود فیبریلاسیون دهلیزی ، انفارکتوس میوکارد ، اندوکاردیت عفونی ، یا نارسایی مزمن قلب ایجاد می شود.
- این ترومبوز از محل تشکیل جدا شده و از سمت چپ قلب به داخل سیستم شریانی حمل گشته و موجب انسداد شریانی که قطرش کمتر از اندازه ی آمبولی است ، می گردد.
- آمبولی ممکن است به دلیل زخمی شدن و زبری پلاک های آتروم متعاقب آترواسکلروز پیشرفته ی آئورت تشکیل شود.
- ترومبوز حاد اغلب در مبتلایان به علایم پیش زمینه ای ایسکمی رخ می دهد.
تظاهرات بالینی
- علایم آمبولی شریانی به طور عمده به اندازه ی آمبولی ، ارگان درگیر و وضعیت عروق جانبی بستگی دارد.
- اثر فوری آن قطع جریان خون به ناحیه ی دور است . بلوکه شدن می تواند در قسمت بالا و پایین انسداد پیشرفت کند.
- اسپاسم ثانویه ی عروقی می تواند به ایسکمی بیانجامد.
- ممکن است آمبولی تکه تکه شده و یا ترک خورده و موجب انسداد عروق کوچک تر دور خود گردد.
- آمبولی بیشتر در محل دو شاخه شدن شریان ها و مناطق باریک شده توسط آترواسکلروز به وجود می آید.
- شریان های مغزی ، مزانتر ، کلیوی و کرونر اغلب علاوه بر عروق بزرگ اندام ها مبتلا می شوند.
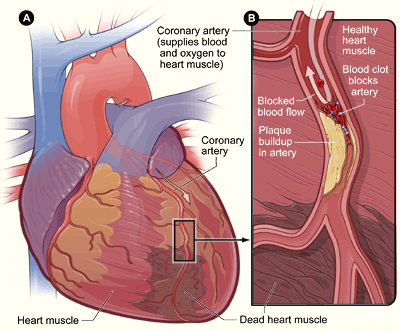
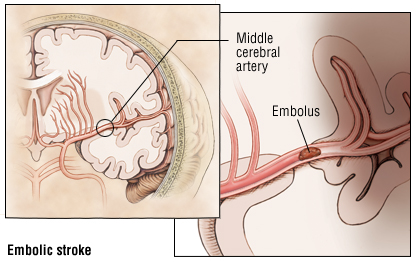
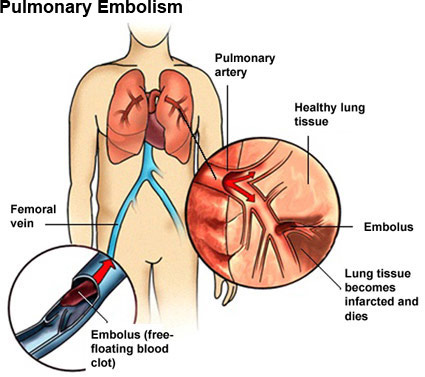
علایم آمبولی حاد شریانی در اندام های دارای جریان خون جانبی ضعیف شامل درد حاد و شدید و از دست رفتن تدریجی عملکرد حسی و حرکتی است.
شش P مربوط به آمبولی شریانی حاد شامل :
درد (Pain) رنگ پریدگی (Pallor) بی نبضی (Pulselessness) اختلال در حس (Paresthesia) سردی (Poikilothermia) فلج (Paralysis)نهایتا وریدهای سطحی ممکن است به علت کاهش جریان خون اندام روی هم بخوابند. قسمتی از اندام دورتر از منطقه ی انسداد ، به دلیل ایسکمی ، به میزان زیادی سردتر و رنگ پریده تر از بخش نزدیک به ناحیه ی انسداد است.
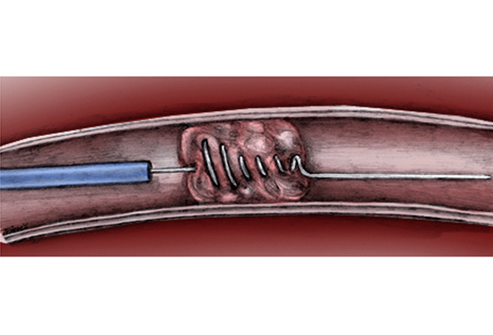
ترومبوز شریانی نیز می تواند به صورت حاد شریان را مسدود نماید . ترومبوز یک تشکیل تدریجی لخته بوده که معمولا در دیواره ی شریان آسیب دیده ناشی از آترواسکلروز ایجاد می شود. ترومبوز ممکن است به آنوریسم شریانی بیانجامد . تظاهرات ناشی از انسداد ترومبوز حاد شریانی همانند انسداد آمبولی است که در مورد آن بحث شده است. بنابراین درمان ترومبوز به دلیل اثرات تحلیلی روی رگ و نیاز به جراحی ترمیمی خیلی وسیع تر به منظور بازسازی جریان خون در مقایسه با جراحی در آمبولی ، مشکل تر است.
بررسی و یافته های تشخیصی
- آمبولی شریانی معمولا براساس ماهیت بروز ناگهانی یا حاد علایم و تعیین منبع ایجاد کننده ی آمبولی تشخیص داده می شود.
- اکوکاردیوگرافی دوبعدی قفسه ی سینه یا TEE، تصویربرداری از قفسه ی سینه و الکتروکاردیوگرافی (ECG) ممکن است بیماری قلبی زمینه ای را آشکار نماید.
- اولتراسونوگرافی غیرتهاجمی داپلکس و داپلر می توانند وجود و وسعت آترواسکلروز زمینه ای را تعیین کنند.
- علاوه بر این ، آرتریوگرافی نیز ممکن است انجام شود.
تدابیر طبی
درمان ترومبوز شریانی ، به علت آن وابسته است. درمان انسداد حاد ناشی از آمبولی معمولا به دلیل حساسیت زمان به عنوان نقش حیاتی در نجات بیمار ، به جراحی نیاز دارد. از آنجا که یک حادثه ی ناگهانی بوده و به علت عدم ایجاد گردش خون جانبی ، بیمار فورا از شش P به فلج که آخرین مرحله است ، پیش می رود. درمان با هپارین به منظور پیشگیری از تشکیل بیشتر آمبولی و توقف وسعت ترومبوز موجود ، فورا شروع می شود. معمولا اولین میزان تجویز شده به صورت بولوس داخل وریدی ۵۰۰۰ واحد یا ۶۰ واحد به ازای هر کیلوگرم وزن بدن بوده و سپس به صورت انفوزیون ۱۲ واحد بر کیلوگرم در ساعت ادامه می یابد تا هنگامی که بیمار تحت جراحی است.
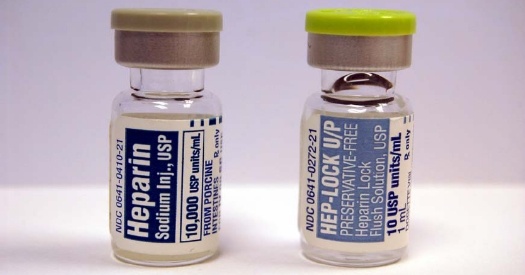
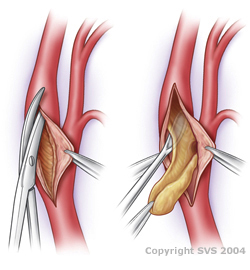
خارج کردن آمبولی اورژانسی در صورت زنده بودن اندام درگیر ، یک روش انتخابی است. آمبولی شریانی معمولا توسط جای گذاری یک کاتتر خارج سازی آمبولی در شریان درمان می گردد. کاتتر از طریق ایجاد برش در منطقه ی کشاله ی ران وارد شده و به داخل شریان درگیر ، به منطقه ی دور آن هدایت می گردد. بالون کاتتر توسط نرمال سالین استریل باد شده و همانطور که کاتتر به عقب کشیده می شود، ترومبوز خارج می گردد. این کار شامل برش رگ و خارج سازی لخته است.
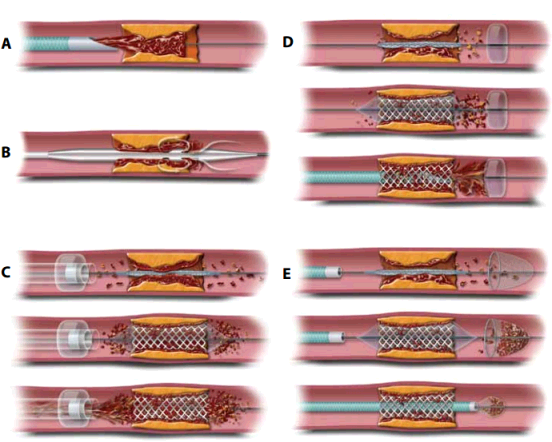
وسایل ترومبکتومی مکانیکی از طریق جلد نیز ممکن است جهت درمان ترومبوز حاد به کار روند. کلیه ی وسایل داخل عروقی جهت دسترسی به سیستم شریانی بیمار و قرار دادن کاتتر در شریان بیمار و به دست آوردن ترومبوز ، ضروری می باشند. رویکرد و روش کار همانند آنچه که در آنژیوگرام به کار می رود ، است که از طریق کشاله ی ران وارد شریان فمور می شوند. برخی وسایل به یک برش کوچک در ناحیه ی شریان بیمار نیاز دارند این وسایل ممکن است شامل:
- یک جت رو به عقب جریان مایع جهت جدا شدن و کندن ترومبوز
- یک سیم چرخشی سینوسی شکل آمیخته با داروهای ضد لخته که به طور همزمان لخته را حل می کنند
- اولتراسوند با فرکانس بالا و انرژی پایین جهت حل کردن لخته ی انسدادی
- عوارضی ناشی از استفاده از هر کدام از این وسایل داخل عروقی ممکن است شامل جداشدگی شریان یا آمبولی شریان دیستال باشد.
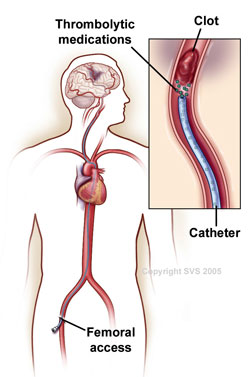
به منظور پیشگیری از انتشار لخته و کاهش بروز نکروز عضله ، در صورت بروز گردش خون جانبی ، درمان ممکن است به صورت تجویز ضدانعقاد تزریقی یا هپارین باشد. استفاده از داروهای حل کننده ی ترومبوز داخل شریانی به رفع آمبولی کمک می کنند.
داروهای ترومبولیتیک اختصاصی فیبرینی (مانند فعال کننده پلاسمینوژن بافتی[ t-PA ، آلتپلاز، اکتیواز ] و فعال کننده ی پلاسمینوژن تک زنجیره ی نوع اوروکیناز [ scu-PA ، پرواوروکیناز ] ) از گردش خون سیستمیک فیبرینوژن و پلاسمینوژن خالی نکرده و از توسعه ی فیبرینولیز سیستمیک پیشگیری می کند . سایر دارو های ترومبولیتیک ، رتپلاز (r-PA ، رتاواز )، تنکتپلاز ( TNKase )، و استافیلوکیناز هستند.
- گرچه عملکرد دارویی این داروها با یکدیگر متفاوتند ، ولی با روش مشابهی تجویز می شوند : کاتتری تحت هدایت اشعه ی ایکس به منظور مشاهده ی لخته و تزریق عامل حل کننده ی لخته وارد می گردد.
درمان با ترومبولیتیک ، در هنگام وجود موارد منع استعمال شناخته شده ، یا موقعی که اندام ها قادر به تحمل چندین ساعت ایسکمی برای حل کردن لخته (تخریب لخته) نباشند ، نباید به کار رود. موارد منع استعمال از این عوامل شامل :
- خونریزی داخلی فعال
- هموراژی عصبی- عروقی
- جراخی بزرگ اخیر
- افزایش فشار خون کنترل نشده
- بارداری
تدابیر پرستاری
- بیمار در تخت با قرار دادن اندام ها در سطح قلب یا کمی پایین تر از سطح قلب ، به حالت تقریبا تکیه داده (۱۵ درجه) استراحت می کند.
- قسمت مبتلا در درجه حرارت هوای اتاق نگه داشته و از ضربه محافظت می شود.
- به دلیل ایسکمی ناشی از تغییر درجه ی حرارت که نهایتا به راحتی باعث صدمه ی عضو می شود ، از استعمال پدهای سرد و گرم اجتناب می گردد.
- تا حد امکان نبایستی نوار و الکترودهای الکتروکاردیوگرام را به کار برد؛ پوست گوسفند و کمان تخت برای محافظت پا از صدمه ی مکانیکی استفاده می شود.
- در صورت درمان بیمار با ترومبولیتیک ، او به دقت براساس کیلوگرم وزن شده و میزان مصرف درمان با ترومبولیتیک براساس وزن وی تعیین می شود.
- بیمار در بخش مراقبت ویژه برای پایش مداوم پذیرش می گردد.
- نشانه های حیاتی در ابتدا هر ۱۵ دقیقه و سپس تا زمانی که بیمار به وضعیت ثابت برسد ، به طور پیشرونده در فواصل طولانی تر گرفته می شود.
- بیمار به دقت از نظر نشانه های خونریزی مورد پایش قرار می گیرد.
- پرستار نیز تعداد ورودی های مسیرهای داخل وریدی را به حداقل رسانده ، از تزریق داخل عضلانی اجتناب ورزیده ، از هرگونه صدمه ی ممکن جلوگیری کرده و حداقل دوبار بعد از انجام هر سوراخ کردن پوست ، فشار اعمال می کند.
- در صورت استفاده از t-PA برای درمان ، هپارین به منظور پیشگیری از ترومبوز دیگر مورد استفاده قرار می گیرد.
t-PA پلاسمینوژن تشکیل ترومبوز را بیشتر از پلاسمینوژن گردش خون فعال می کند ، اما آن به عنوان علل کاهش دهنده ی لخته به اندازه ی سایر درمان های ترومبولیتیک عمل نکرده ، به طوری که بیماران دریافت کننده ی t-PA قادر به ساختن ترومبوز جدید آسان تر از برخی از سایر ترومبولیتیک ها هستند.
- پرستار با جراح در جهت تعیین سطح مناسب فعالیت بیمار ، بر پایه ی وضعیت بیمار ، همکاری می کند.
- به طور کلی هر تلاشی به منظور تشویق بیمار برای حرکت پاها در جهت تحریک گردش خون و پیشگیری از رکود خون انجام می شود.
- درمان ضد انعقاد ممکن است بعد از جراحی برای پیشگیری از تشکیل مجدد ترومبوز در محل قبلی ، ادامه یابد.
- پرستار باید بیمار را از نظر شواهدی دال بر خونریزی موضعی و سیستمیک شامل تغییراتی در وضعیت ذهنی که می تواند در هنگام تجویز ضد انعقادها روی دهد ، بررسی نماید.
- نبض ها ، امواج داپلر ، ABI و عملکرد حسی حرکتی هر یک ساعت برای ۲۴ ساعت به علت تغییرات مهم نمایانگر انسداد مجدد ، بررسی می شوند.
- ناهنجاری های متابولیک ، نارسایی کلیه و سندرم کمپارتمنت ممکن است به عنوان عوارض بعد از انسداد حاد شریانی محسوب گردد.
منبع : برونر و سودارث قلب و عروق و خون ( ویرایش دوازدهم ۲۰۱۰ )
ترجمه : ژاله محمد علیها – صدیقه عاصمی ( اعضای هیئت علمی دانشگاه علوم پزشکی تهران )
ویرایش : صدیقه سالمی ( عضو هیئت علمی دانشگاه علوم پزشکی تهران )
گرد آوری و تنظیم : مرضیه براهویی و صادق دهقانی زاده
- توجــــــه :
 the nursing station ایستگاه پرستاری
the nursing station ایستگاه پرستاری