Acquired Immunodeficiency Syndrome
Acquired Immunodeficiency Syndrome
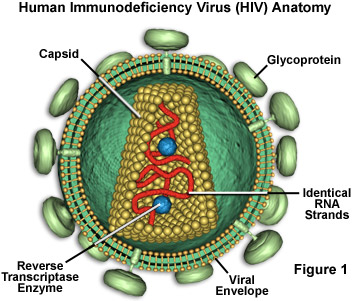
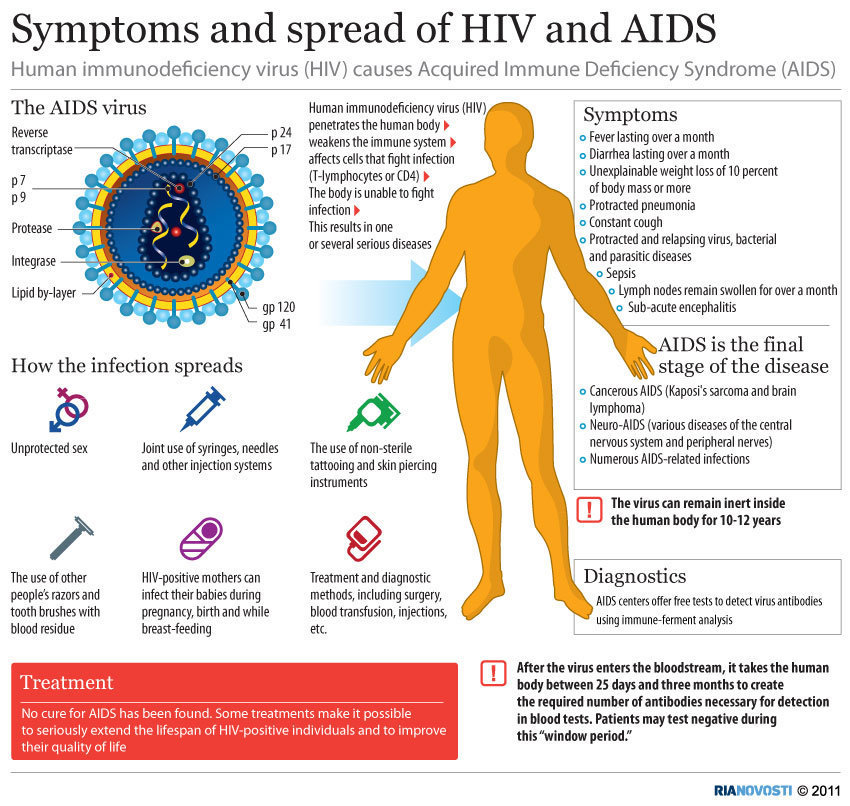
سندروم نقص ایمنی (AIDS) به صورت شدیدترین شکل بیماری همراه با عفونت ویروس نقص ایمنی انسان (HIV) تعریف شده است .HIV متعلق به گروهی از ویروس ها به نام رتروویروس هاست . ماده ژنتیکی این ویروس ها بیشتر به صورت ریبونوکلئیک اسید (RNA) است تا دئوکسی ریبونوکلئیک اسید (DNA) . عفونت با HIV زمانی رخ میدهد که ویروس وارد سلولهای ( T (CD4 میزبان شده و منجر به تکثیر RNA ویروس و پروتئین ویروسی توسط سلولهایT شده و به دیگر سلولهای CD4 حمله میکند.
مرحله بیماری HIV براساس تاریخچه بالینی ، معاینات فیزیکی ، شواهد آزمایشگاهی عدم عملکرد سیستم ایمنی ، علائم و نشانه ها ، عفونت ها و بدخیمی هاست. مرکز کنترل و پیشگیری از بیماریها براساس یافته های بالینی در خصوص بیماری عفونی ایدز و شمارش CD4 و سلولهایT ، ایدز و HIV را در نوجوانان و جوانان تقسیم بندی کرده است . ۴ مقوله مربوط به این عفونت به این صورت است :
عوامل خطر زا
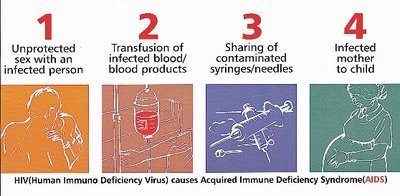
HIV از طریق مایعات بدن همراه با رفتارهای پرخطر انتقال می یابد ، مثل :
- رابطه جنسی متعدد با فرد آلوده به عفونت HIV
- تزریق مواد مخدر
- روابط هم جنس بازی در مردان
- افرادی که تحت ترانسفوزیون خون یا محصولات خونی آلوده به HIV هستند
- فرزندان به دنیا آمده از مادران با عفونت HIV
- نوزادان شیرخوار از مادران آلوده به HIV و مراقبان بهداشتی که در معرض آسیب شناسی از ورود سوزن آلوده هستند
تظاهرات بالینی
علائم متفاوت هستند و ممکن است هر سیستمی را مبتلا کند. تظاهرات از آنومالی های خفیف در پاسخ ایمنی بدون علائم و نشانه های آشکار تا سرکوب شدید سیستم ایمنی ، عفونت تهدید کننده زندگی ، بدخیمی و اثرات مستقیم HIV روی بافت های بدن متفاوت است.
۱) علائم سیستم تنفسی
- کوتاهی نفس
- تنگی نفس
- سرفه
- درد قفسه سینه
تب همراه با عفونت های فرصت طلب مانند
- پنوموسیستیست جیرووچی
- پنوموسیستیت پنومونی (شایعترین عفونت)
- مثل کمپلکس مایکوباکتریوم آویوم(MAC) \مایکوباکتریوم آویوم داخل سلولی(MAI) ، که یک عفونت باکتریایی در بیماران مبتلا به ایدز می باشد.
- لژیونلا و CMV دیگر ارگانیسم های فرصت طلب می باشند.
توبرکلوزیس همراه با ایدز در مراحل اولیه عفونتHIV رخ می دهد و اغلب نشانه ی زودرس در تشخیص ایدز است.
۲) علائم سیستم گوارشی
- کاهش اشتها
- تهوع و استفراغ
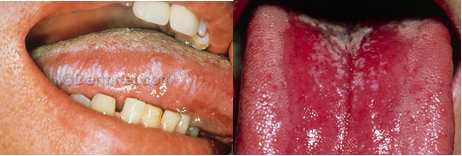
- کاندیدیت دهانی و مروی (پلاکهای سفید ، دردناک ، ملتهب ، درد پشت استرنوم و ضایعات دهانی)
- اسهال مزمن ، احتمالاً همراه با اثرات devastating (مثل کاهش اشتها ، عدم تعادل مایع و الکترولیت ، سایش پوست پرینه ، ضعف ، وناتوانی در انجام فعالیت های روزمره زندگی)
۳) سندروم تحلیل رونده (کاشکسی)
- سوء تغذیه انرژی – پروتئین چندگانه
- کاهش شدید وزن بیش از ۱۰% وزن پایه بدن
- اسهال مزمن برای بیشتر از ۳۰روز ، ضعف مزمن ، و تب مداوم یا متناوب بدون بیماری عودکننده.
- بی اشتهایی ، اسهال ، سوءجذب در سیستم گوارشی ، سوء تغذیه و در بعضی بیماران وضعیت هایپرمتابولیک.
۴) علائم انکولوژی
بعضی از انواع سرطان در بیماران مبتلا به ایدز بیشتر و به نام اختلالاتی که با ابتلا به بیماری ایدز قابل توجیه می باشند مورد شناسایی قرار می گیرند.
- کاپوزیس سارکوما ( kaposi sarcoma – KS ) شایعترین بدخیمی مرتبط با بیماری ایدز است. این اختلال لایه اندوتلیال عروق خونی و لنفاوی را مبتلا می کند (حملات این بیماری به شکل تهاجمی و بسیار شدید بوده می تواند به شکل زخم های موضعی پوستی تا درگیری همه ارگان های بدن مشاهده شود) .
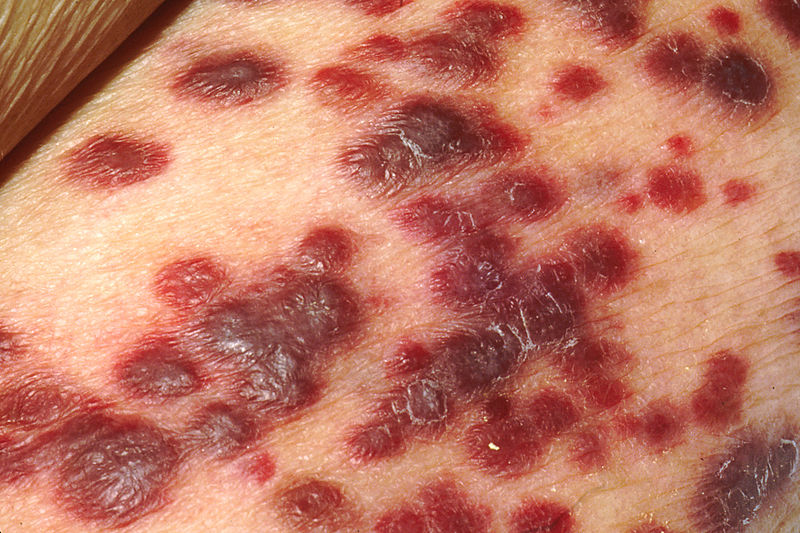
- لنفومای سلولهای B دومین بدخیمی شایع است.این بدخیمی ها بیشتر در خارج از غدد لنفاوی ایجاد شده و بیشترین شیوع آنها در مغز ، مغز استخوان و لوله گوارشی است.این نوع از لنفوماها دارای grade بسیار بالا هستند که به رشد شدید و تهاجمی آنها و درمان بسیار دشوار آنها دلالت می کند.
- سرطان های تهاجمی سرویکس
۵) علائم سیستم عصبی
اختلالات عصبی ناشی از ایدز بیشتر به صورت اختلالات و نواقص شناختی است که اصولاً با اختلالات سیستم حرکتی و تغییرات رفتاری توأم است.
- نوروپاتی محیطی در ارتباط با HIV ممکن است به شکلهای گوناگون دیده شود. پلی نوریت حسی اندام های دیستال (DSPN) یا پلی نوریت متقارن اندام های دیستال شایعترین اختلالات هستند. DSPN می تواند درد و افت عملکرد شدیدی را در بیماران ایجاد کند.
- انسفالوپاتی HIV (کمپلکس دمانس ایدز[ADC]).یک سندروم بالینی است که با تحلیل قوای شناختی ، عملکرد رفتاری و حرکتی به شکل پیشرونده مشخص می شود . علائم شامل نقص در حافظه ، سردرد ، عدم تمرکز ، کنفوزیون پیشرونده ، کندی روانی – حرکتی ، بی تفاوتی و آتاکسی و در مراحل بعدی اختلالات شناختی ، تأخیر در پاسخ های کلامی ، خیره شدن بی معنی به یک نقطه ، پاراپارزی اسپاستیک ، هایپر رفلکسی ، سایکوز ، تشنج ، بی اختیاری ، موتیسم و مرگ.
- نئوفورم کریپتوکوکوس ، که یک عفونت قارچی است ( تب ، سفتی گردن ، تهوع و استفراغ ، تشنج ).
- لکوانسفالوپاتی مولتی فوکال پیشرونده(PML) ، یک اختلال سیستم عصبی مرکزی همراه با دمیلینه شدن ( حالت گیجی ، کوری ، آفازی ، ضعف عضلانی ، فلج و مرگ).
- عفونت های شایع دیگر که سیستم عصبی را درگیر می کند شامل توکسوپلاسما گوندی ،CMV و عفونت مایکوباکتریوم توبرکلوزیسی ، با علائم مختلف از کنفوزیون یا کوری ، آفازی ، پارزی و مرگ.
- نوروپاتی های مرکزی و محیطی ، شامل میلوپاتی (پاراپارزی اسپاستیک ، آتاکسی و بی اختیاری).
۶) افسردگی
- ایجاد افسردگی در بیماران مبتلا به ایدز ، چند علتی است و عواملی مانند ابتلا قبلی به بیماری های روانی ، اختلالات روانی-عصبی ، فاکتورهای روانی – اجتماعی یا پاسخ به علائم جسمی می تواند مسبب آن باشد.
- بیماران مبتلا به HIV یا ایدز که افسردگی دارند ممکن است احساس خجالت یا گناه غیرمنطقی ، فقدان عزت نفس ، احساس درماندگی و بی ارزشی و افکار خودکشی داشته باشند.
۷) علائم سیستم پوست
- سارکوم کاپوزی(KS)
- ویروس های هرپس سیمپلکس و هرپس زوستر
- اشکال مختلف درماتیت همراه با وزیکول های دردناک.
- فولیکولیت ، همراه با خشکی پوست
- درماتیت اتوپیک (اگزما یا پسوریازیس).
۸) علائم سیستم تناسلی
- کاندیدای واژینال عود کننده ممکن است اولین نشانه عفونت HIV باشد.
- بیماری های منتقله از راه جنسی اولسراتیو ، مثل شانکروئید ، سیفیلیس ، هرپس در زنان با HIV شدیدتر است.
- زکیل های مقاربتی و سرطان سرویکس \ نئوپلازی داخل اپیتلیال سرویکس(CIN)
- زنان مبتلا به HIV ده برابر بیش از دیگران در خطر ابتلا به سرطان سرویکس از نوع اینترا اپی تلیال هستند.
- در زنان با HIV بیماری التهابی لگن(PID) و اختلالات قاعدگی (آمنوره یا خونریزی بین قاعدگی ها) شایعتر است.
روش های تشخیصی و ارزیابی
تایید آنتی بادی HIV با استفاده از آنزیم ایمونواسی EIA که قبلاً ELISA (آنزیم سینک ایمنوسورینت اسی) نامیده می شود. بررسی وسترن بلات و تست های ویروسی مثل روش های target amplification . علاوه بر آنتی بادی HIV-1 دو تکنیک جدید هم اکنون در دسترس هستند :
- تست بزاق Orasure
- تست سریع آنتی بادی HIV-1 به نام OraQuick.
تدابیر طبی
۱) درمان عفونت های فرصت طلب
اصول کلی برای درمان عفونت های فرصت طلب باید در هر بار استفاده با یافته های جدید تطبیق داده شوند. عملکرد ایمنی بدن با استفاده از آنتی رتروویرال تراپی شدید (HAART) باید ارتقا داده شود ، به این ترتیب عفونت های فرصت طلب زودتر بهبود می یابند.
- پنومونی پنوموسیستیس (PCP)
تریمتوپریم – سولفامتوکسازول (TMP-SMZ) درمان انتخابیPCP است. کورتیکواستروئید نیز باید در اسرع وقت اضافه شوند (اصولاً در ۷۲ ساعت اولیه).
روش دیگر درمان (خفیف تا متوسط) شامل :
- داپسون و TMP
- پریماکوئین و کلیندامایسین
- اتوواکن
روش درمانی دیگر (متوسط تا شدید) شامل :
- پریماکوئین و کلیندامایسین
- پنتامیدین وریدی
عوارض جانبی شامل :
- افت فشار خون
- اختلال متابولیسم گلوکز که به دلیل آسیب سلول های پانکراس سبب دیابت قندی می شود
- آسیب کلیوی
- اختلال عملکرد کبدی و نوتروپنی
- کمپلکس مایکوباکتریوم آویوم
نوجوانان و جوانان مبتلا به HIV در صورتی که شمارش CD4 در آنها کمتر از ۵۰ سلول در هر میکرولیتر خون است باید در برابر مایکوباکتریوم آویوم کمپلکس منتشر داروی پروفیلاکسی دریافت کند.
- از داروهای پروفیلاکسی مناسب می توان به آزیترومایسین (زیتروماکس) و کلاریترومایسین(بیاکسین)اشاره کرد.
- ریفابوتین انتخاب دیگری در این مورد است که به دلیل احتمال زیاد تداخل دارویی کمتر استفاده می شود.
- مننژیت کریپتوکوکال
درمان رایج فعلی برای این اختلال تزریق آمفوتریسینB به شکل وریدی با یا بدون فلوسیتوزین یا فلوکنازول می باشد.
عوارض جانبی بالقوه و خطرناک آمفوتریسین B شامل:
- آنافیلاکسی
- اختلال کلیوی و کبدی
- اختلال الکترولیتی
- آنمی
- تب ولرز شدید
- رتینیت CMV
والگانسیکلوویر خوراکی ، گان سیکلوویر وریدی ، گان سیکلوویر وریدی و ادامه آن با گان سیکلوویر خوراکی ، فوسکارنت وریدی ، سیدوفوویر وریدی و گان سیکلوویر کاشتنی در داخل چشم که با والگانسیکلوویر توأم مصرف می شود همگی درمان های مؤثری برای CMV هستند.
 عارضه جانبی شایع گانسیکلوویر نوتروپنی شدید است ، که استفاده همزمان آن را با زیدوویدین محدود می کند.
عارضه جانبی شایع گانسیکلوویر نوتروپنی شدید است ، که استفاده همزمان آن را با زیدوویدین محدود می کند.
 عارضه جانبی شایع فوسکارنت نفروتوکسیسیتی است که به شکل نارسایی حاد کلیه و اختلال الکترولیتی شامل هیپوکلسمی ، هیپرفسفاتمی ، هیپومنیزیمی مشاهده می شود که می تواند منجر به مرگ شوند.
عارضه جانبی شایع فوسکارنت نفروتوکسیسیتی است که به شکل نارسایی حاد کلیه و اختلال الکترولیتی شامل هیپوکلسمی ، هیپرفسفاتمی ، هیپومنیزیمی مشاهده می شود که می تواند منجر به مرگ شوند.
سایر عوارض جانبی شایع شامل :
- تشنج
- ناراحتی های لوله گوارش
- آنمی
- فلبیت در محل تزریق
- درد پایین کمر
- احتمال سرکوب مغز استخوان نیز وجود دارد(که سبب افت WBC و پلاکت می شود) کاندیدیاز دهانی ، اختلالات کبدی و کلیوی نیز محتمل هستند که لزوم کنترل دقیق را مطرح می کنند.
سایر عفونت ها
آسیکلوویر خوراکی ، فام سیکلوویر ، یا والاسیکلوویر ممکن است برای عفونت های ناشی از هرپس سیمپلکس ساده یا هرپس زوستر استفاده می شوند ، کاندیدیای دهانی یا مری با کلوتریمازول موضعی ، قرص های مکیدنی یا سوسپانسیون نیستاتین درمان می شوند. عفونت های مزمن صعب العلاج با کاندیدیا که در دهان یا مری اتفاق می افتد با کتوکنازول یا فلوکونازول تحت درمان قرار می گیرند.
پیشگیری از عفونت های فرصت طلب
- افراد مبتلا به HIV که شمارش سلول هایT در آنها کمتر از ۲۰۰ سلول در میلی متر مکعب است باید برای پیشگیری ازPCP از درمان پروفیلاکسی با TMP-SMZ استفاده کنند.
- در بیمارانی که پاسخ مناسبی به درمان با HAART داده اند می توان درمان پروفیلاکسیPCP را با آسودگی خیال قطع کرد. چون درمان موفق با HAART یعنی افزایش لنفوسیتT.
درمان اسهال
درمان با اکتروتید (سندوستاتین) که آنالوگ سنتتیک سوماتوستاتین است در درمان اسهال مزمن شدید مؤثر می باشد.
شیمی درمانی
- کاپوزیس سارکوما
 هدف از درمان کاهش علائم به وسیله کوچک کردن اندازه زخم ها ، کم کردن درد ناشی از زخم و ادم آن و کم کردن علائم ناشی از درگیری بافت احشایی و مخاطی می باشد.
هدف از درمان کاهش علائم به وسیله کوچک کردن اندازه زخم ها ، کم کردن درد ناشی از زخم و ادم آن و کم کردن علائم ناشی از درگیری بافت احشایی و مخاطی می باشد.
 رادیوتراپی به عنوان یک درمان تسکینی مؤثر است.
رادیوتراپی به عنوان یک درمان تسکینی مؤثر است.
 آلفا اینترفرون می تواند تومور را سرکوب کند و عملکرد سیستم ایمنی را ارتقا دهد.
آلفا اینترفرون می تواند تومور را سرکوب کند و عملکرد سیستم ایمنی را ارتقا دهد.
- لنفوما
 درمان موفق لنفوما ناشی از ایدز مشکل بوده لذا این بدخیمی به سرعت گسترش پیدا می کند . ترکیب شیمی درمانی و رادیوتراپی ممکن است یک پاسخ اولیه ایجاد کند اما این پاسخ معمولاً دوام زیادی ندارد.
درمان موفق لنفوما ناشی از ایدز مشکل بوده لذا این بدخیمی به سرعت گسترش پیدا می کند . ترکیب شیمی درمانی و رادیوتراپی ممکن است یک پاسخ اولیه ایجاد کند اما این پاسخ معمولاً دوام زیادی ندارد.
داروهای ضد افسردگی
 روان درمانی همراه با دارو درمانی ( ایمی پرامین ، دزپیرامین ، فلوکستین ) و احتمالاً یک محرک دستگاه اعصاب مانند متیل فنیدات می باشد.
روان درمانی همراه با دارو درمانی ( ایمی پرامین ، دزپیرامین ، فلوکستین ) و احتمالاً یک محرک دستگاه اعصاب مانند متیل فنیدات می باشد.
 شوک درمانی اگر افسردگی شدید باشد و به دارو پاسخ ندهد می تواند مورد استفاده قرار بگیرد.
شوک درمانی اگر افسردگی شدید باشد و به دارو پاسخ ندهد می تواند مورد استفاده قرار بگیرد.
درمان های تغذیه ای
 تنظیم یک رژیم غذایی سالم و مناسب که پاسخگوی نیازهای تغذیه ای بیمار باشد یکی از موارد مهم است.
تنظیم یک رژیم غذایی سالم و مناسب که پاسخگوی نیازهای تغذیه ای بیمار باشد یکی از موارد مهم است.
 رژیم بیمار مبتلا به اسهال باید دارای چربی ، لاکتوز ، فیبر غیرقابل حل و کافئین کم و فیبر قابل حل فراوان باشد.
رژیم بیمار مبتلا به اسهال باید دارای چربی ، لاکتوز ، فیبر غیرقابل حل و کافئین کم و فیبر قابل حل فراوان باشد.
 برای بررسی وضعیت تغذیه باید میزان کالری مصرفی محاسبه شود و بدین ترتیب برای بیماری که کاهش وزن غیرقابل توجیه دارد برنامه غذایی مناسب تهیه شود.
برای بررسی وضعیت تغذیه باید میزان کالری مصرفی محاسبه شود و بدین ترتیب برای بیماری که کاهش وزن غیرقابل توجیه دارد برنامه غذایی مناسب تهیه شود.
 برای بیمارانی که بی اشتهایی ناشی از ایدز دارند می توان از تحریک کننده های اشتها استفاده کرد.
برای بیمارانی که بی اشتهایی ناشی از ایدز دارند می توان از تحریک کننده های اشتها استفاده کرد.
 برای رژیم هایی که پروتئین و کالری کافی ندارند می توان از مکمل های خوراکی استفاده کرد.
برای رژیم هایی که پروتئین و کالری کافی ندارند می توان از مکمل های خوراکی استفاده کرد.
فرآیندهای پرستاری : بیمار با ایدز/ HIV
۱) بررسی
شناسایی موارد خطر شامل تاریخچه فعالیت های جنسی و مصرف مواد به صورت تزریقی (IV) می باشد. وضعیت جسمی و روانی بررسی می شود. فاکتورهای مؤثر بر روی عملکرد سیستم ایمنی نیز باید شناسایی شوند.
بررسی وضعیت تغذیه
- تهیه تاریخچه غذایی.
- شناسایی فاکتور مداخله کننده با جذب خوراکی مثل بی اشتهایی ، تهوع ، استفراغ ، درد دهانی یا مشکل در بلع.
- بررسی توانایی بیمار در تهیه کردن غذا
- اندازه گیری وضعیت تغذیه ای به وسیله وزن کردن ، اندازه گیری triceps skin-fold mescurment ] anthropometric ] و سطوح نیتروژن اوره خون ، پروتئین سرم ، آلبومین و ترانسفرین.
بررسی غشای مخاطی و پوست
- مشاهده روزانه از نظر شکنندگی ، زخم و عفونت
- بررسی حفره دهان از نظر قرمزی ، زخم و پتچ (پلاکهای) سفید کرمی (کاندیدیازیس)
- بررسی ناحیه پرینه از نظر عفونت پیشرونده و خراشیدگی
- تهیه کشت از زخم ها به منظور تعیین عامل عفونی
بررسی وضعیت تنفسی
- بررسی از نظر سرفه ، تولید خلط ، کوتاهی نفس ، اورتوپنه ، تاکی پنه و درد قفسه سینه ، بررسی صداهای تنفسی
- بررسی پارامترهای دیگر عملکرد ریوی (X-Rayسینه ، گازهای خونی شریانی ، تست های عملکرد ریوی).
بررسی وضعیت عصبی
- بررسی وضعیت ذهنی تا آنجا که ممکن است به موقع برای بررسی وضعیت پایه. توجه به سطح هوشیاری و آگاهی فرد به مکان ، زمان ، شخص و وقوع تغییرات در حافظه .
- مشاهده از نظر نقایص حسی مثل تغییرات بینایی ، سر درد ، کرختی و سوزن سوزن شدن انتهاها
- مشاهده از نظر اختلال حرکتی مثل تغییر در گام برداشتن و پارزی
- مشاهده از نظر تشنج.
بررسی وضعیت الکترولیت و مایع
- معاینه غشای مخاطی و پوست از نظر تورگور و خشکی.
- بررسی از نظر دهیدراتاسیون با مشاهده بیمار از نظر افزایش تشنگی ، کاهش برون ده ادراری ، کاهش فشار خون ، نبض تند ضعیف یا وزن مخصوص ادرار.
- بررسی عدم تعادل الکترولیتی (مقادیر آزمایشگاهی نشانه کاهش سدیم ، پتاسیم ، کلسیم، منیزیم و کلر سرم).
- بررسی از نظر علائم و نشانه های کاهش الکترولیت ، شامل کاهش وضعیت ذهنی ، لرزش عضلانی ، نبض نامنظم ، تهوع و استفراغ و تنفس سطحی.
سطح آگاهی
- ارزیابی دانش بیمار نسبت به بیماری و راههای انتقال آن
- بررسی سطح دانش خانواده و دوستان بیمار
- شناسایی واکنش های بیمار به تشخیص عفونت HIV یا ایدز
- شناسایی نحوه رویارویی بیمار با بیماری و استرسورهای زندگی در گذشته
- شناسایی منابع حمایتی بیمار
استفاده از درمان جایگزین
- پرسش از بیمار درباره استفاده از درمانهای جایگزین
- تشویق بیمار به گزارش موارد مورد استفاده از درمان جایگزینی به مراقبان بهداشتی
- آشنا کردن بیمار به عوارض جانبی بالقوه درمانهای جایگزین ، اگر عارضه جانبی ناشی از استفاده از این درمانهاست با بیمار و مراقبان بهداشتی در این باره بحث کنید .
- در نظر گرفتن درمان جایگزینی با یک ذهن باز و سعی در درک اهمیت درمان توسط بیمار
۲) تشخیص
تشخیص های پرستاری
- اختلال در تمامیت پوستی در ارتباط با تظاهرات پوستی عفونت HIV ، پوسته ریزی و اسهال
- اسهال در ارتباط با پاتوژن های روده ای یا عفونت HIV
- عفونت در ارتباط با نقص عملکرد سیستم ایمنی
- عدم تحمل فعالیت در ارتباط با ضعف و بی حالی ، سوء تغذیه ، عدم تعادل مایع و الکترولیت و هیپوکسی همراه با عفونت های تنفسی
- اختلال در تفکر در ارتباط با دامنه توجه محدود ، اختلال حافظه ، کانفوزیون و عدم آگاهی ( انسفالوپاتی HIV )
- پاکسازی ناموثر راه هوایی در ارتباط با PCP ، افزایش ترشحات ریوی و کاهش توانایی سرفه در ارتباط با ضعف و بی حالی
- عدم تعادل غذایی ، کمتر از نیاز بدن در ارتباط کاهش جذب دهانی
- درد در رابطه با اختلال در تمامیت پوستی ثانویه به اسهال ، KS و نروپاتی محیطی
- ایزوله اجتماعی در رابطه با بیماری ، انزوا از سیستم های حمایتی ، پروسیجر های ایزولاسیون و ترس از انتقال عفونت به دیگران
- غم و اندوه در رابطه با تغییر در سبک زندگی ونقش ها و پیش آگهی نامطلوب
- کمبود آگاهی در رابطه با مراقبت از خود و پیشگیری از انتقال HIV
مشکلات همراه / عوارض احتمالی
- عفونت های فرصت طلب
- اختلال در تنفس یا نارسایی تنفسی
- سندرم تحلیلی و عدم تعادل مایع و الکترولیت
- واکنش معکوس به دارو
برنامه ریزی و اهداف
- اهداف شامل بهبود پاکسازی راه هوایی
- دستیابی و حفظ تمامیت پوستی
- از سرگیری عادات روده ای معمول
- تسکین درد و ناراحتی
- بهبود وضعیت تغذیه
- تحمل فعالیت
- بهبود فرآیند های فکری
- افزایش روابط اجتماعی
- بیان غم و اندوه
- عدم وجود عارضه و افزایش آگاهی از پیشگیری از بیماری و مراقبت از خود
مداخلات پرستاری
بهبود تمامیت پوستی
- بررسی غشای دهانی و پوست برای تغییر در ظاهر ، مکان و اندازه و ضایعات و وجود عفونت و شکنندگی ، تشویق به رعایت بهداشت منظم دهان
- تشویق بیمار به تعادل استراحت و حرکت در صورت امکان ، کمک به بیماران بدون تحرک در تغییر پوزیشن هر ۲ ساعت
- استفاده از وسایل مثل تشک های با فشار متغییر و تختهای low- air – loss bed
- تشویق به اجتناب از خارش پوست ، استفاده از پنبه های غیر خشک و نرم ، استفاده از مرطوب کننده های پوستی غیر عطری روی پوست خشک ، تجویز عوامل ضد خارش ، آنتی بیوتیک ، مسکن ، پماد ها و پانسمان در صورت تجویز ، اجتناب از استفاده فراوان از چسب
- جلوگیری از چروکیدگی ملحفه و همچنین لباس های تنگ برای کاهش ساییدگی پوست
- توصیه بیمار با ضیعات پا جهت پوشیدن جوراب های پنبه ای سفید و کفش ها که منجر به عرق کردن پا نشود
حفظ تمامیت پوستی پرینه
- بررسی ناحیه پرینه از نظراختلال در تمامیت پوست و عفونت
- آموزش به بیمار در حفظ تمیزی پرینه ، تمیز کردن بعد از هر اجابت مزاج ، استفاده از حمام نشیمن یا شستشو و خشک نگه داشتن پریینه
- کمک به بیماران ناتوان در رعایت و حفظ بهداشت
- ارتقاء بهبود با پماد های موضعی تجویزی و لوسیون ها
- در صورت شک به وجود عفونت ، کشت زخم بگیرید .
بهبود عادات دفعی معمول
- بررسی الگوی دفعی از نظر اسهال ( تکرر در دفع مدفوع ، درد یا کرامپ با حرکات روده ای )
- بررسی فاکتور هایی که دفعات اسهال را افزایش می دهند .
- اندازه گیری و ثبت حجم مدفوع آبکی به عنوان مقدار مایع از دست رفته ، تهیه کشت مدفوع
- مشاوره با بیمار درباره راههای کاهش اسهال ( استراحت روده ای ، عدم مصرف غذاهایی که محرک روده اند ، شامل میوه و سبزیجات خام ) تشویق به تغذیه کوچک و مکرر
- مصرف دارو های تجویز شده مثلا آنتی کولینرژیک ها ، آنتی اسپاسمودیک ها یا Opiates ، آنتی بیوتیک و عوامل ضد قارچ
- بررسی استراتژی های مراقبت از خود جهت کنترل اسهال
پیشگیری از عفونت
- آموزش به بیمار و مراقبت برای بررسی علائم و نشانه های عفونت ، استراتژی هایی را جهت پیشگیری از عفونت توصیه کنید ( عفونت های دستگاه تنفسی فوقانی )
- بررسی مقادیر آزمایشگاهی که نشانه وجو عفونت است مثل شمارش گلوبول های سفید خون و انواع افتراقی . کمک در تهیه نمونه کشت طبق دستور
- تشویق بیمار و شریک جنسی او در اجتناب از در تماس بودن با مایعات بدن و استفاده از کاندوم برای فعالیت جنسی
- منع استفاده از مواد مخدر تزریقی / IV به خاطر خطر ابتلا بیمار به عفونت های دیگر و انتقال عفونت HIV
- حفظ تکنیک های آسپتیک برای پروسیجر های تهاجمی
هشدار پرستاری
 احتیاطات همگانی را در مراقبت از تمامی بیماران در نظر بگیرید . به مراقبان بهداشتی در جهت استفاده از موارد احتیاط در مورد خون و مایعات بدن ، ترشحات و مواد دفعی به جز عرق آموزش دهید ( مثل مایع مغزی نخاعی ، مفصلی ، پلور ، مایع پریتوئن ، پریکاردی ، آمنیوتیک و مایعات واژن ، منی ) . همه مایعات بدن راخطرناک فرض کنید در موارد اورژانس ، هنگامی که افتراق نوع مایع مشکل است .
احتیاطات همگانی را در مراقبت از تمامی بیماران در نظر بگیرید . به مراقبان بهداشتی در جهت استفاده از موارد احتیاط در مورد خون و مایعات بدن ، ترشحات و مواد دفعی به جز عرق آموزش دهید ( مثل مایع مغزی نخاعی ، مفصلی ، پلور ، مایع پریتوئن ، پریکاردی ، آمنیوتیک و مایعات واژن ، منی ) . همه مایعات بدن راخطرناک فرض کنید در موارد اورژانس ، هنگامی که افتراق نوع مایع مشکل است .
پیشبرد تحمل فعالیت
- بررسی توانایی برای حرکت و انجام فعالیت های روزانه
- کمک برای برنامه ریزی روزانه و حفظ تعادل بین فعالیت و استراحت
- آموزش به بیمار در مورد روش های حفظ انرژی ( مثل هنگام شستن یا تهیه غذا ، بنشینید )
- کاهش اضطراب که منجر به ضعف و خستگی می شود با اقداماتی مثل آرام سازی و تصویر سازی( Guided Imagery )
- همکاری با دیگر اعضای تیم مراقبتی در مورد رفع فاکتور های همراه با خستگی ( مثل آلفا اپوتین ( اپوژن ) برای خستگی ناشی از آنمی )
حفظ فرآیند تفکر
- بررسی از نظر تغییر در وضعیت ذهنی
- آگاه ساختن بیمار نسبت به فرد ، مکان ، زمان در صورت لزوم ، حفظ برنامه روزانه منظم
- آموزش به خانواده در مورد صحبت کردن با بیمار به صورت آرام ، ساده و واضح
- تهیه چراغ خواب برای توالت و اتاق خواب . برنامه ریزی جهت فعالیت های لذت بخش ایمنی که بیمار در گذشته انجام میداده است .
بهبود پاکسازی راه های هوایی
- حداقل روزانه ، وضعیت تنفسی ، ذهنی و رنگ پوست بررسی شود .
- توجه و ثبت وجود سرفه و مقدار و خصوصیات خلط ، فرستادن نمونه برای آنالیز طبق دستور
- درمان ریوی مثل سرفه ، تنفس عمیق ، درناژ وضعیتی ، دق و لرزش هر ۲ ساعت در پیشگیری از استاز ترشحات و بهبود پاکسازی راه هوایی
- کمک به بیمار در پوزیشن مناسب ( نیمه نشسته یا نشسته کامل ) که سرفه و پاکسازی راه هوایی تسهیل می کند .
- تشویق به استراحت کافی برای کاهش مصرف انرژی و پیشگیری از بیحالی
- بررسی وضعیت حجمی مایعات ، تشویق به دریافت ۳ لیتر مایع روزانه
- فراهم کردن اکسیژن مرطوب ، ساکشن ، اینتوباسیون و ونتیلاسیون مکانیکی در صورت لزوم
تسکن درد و ناراحتی
- بررسی بیمار از نظر کیفیت و شدت درد همراه با اختلال در تمامیت پوست پرینه ، ضایعات KS و نوروپاتی محیطی
- شناسایی اثرات درد و در دفع ، تغذیه ، خواب ، عواطف و ارتباط همراه با فاکتور های تسکین دهنده یا تسریع کننده
- تشویق به مصرف بالشت های نرم یا پدهای کفی هنگام نشستن و بی حسی کننده های موضعی یا پمادهای موضعی طبق تجویز
- آموزش بیمار جهت اجتناب از مصرف غذاهای محرک و مصرف عوامل ضد اسپاسم و ضد اسهال در صورت ضرورت
- تجویز عوامل ضد التهابی غیر استروئیدی و مخدر ها و مصرف دستاوردهای غیر دارویی مثل تکنیک های آرام سازی
- تجویز مسکن های مخدر و ضد افسردگی سه حلقه ای و توصیه به استفاده از جوراب های الاستیک طبق تجویز برای کمک به تسکین درد نروپاتیک
بهبود وضعیت تغذیه
- بررسی وزن ، جذب غذایی ، معیار های قد و وزن ، سطح آلبومین ، اوره ، پروتئین و ترانسفرین خون
- آموزش بیمار درباره راه هایی جهت افزایش ارزش غذایی ( مثل مصرف تخم مرغ ، شیر ، کره )
- بر اساس فاکتور های مداخله کننده با تغذیه مناسب دهانی اقدامات ویژه ای را جهت تسهیل جذب خوراکی انجام دهید . مشاوره غذایی برای تعیین نیاز های غذایی
- کنترل تهوع و استفراغ ، تشویق به مصرف غذاهای با بلع آسان ، رعایت بهداشت دهان قبل و بعد از وعده غذایی
- تشویق به استراحت قبل از مصرف وعده غذایی ، بعد از پروسیجر های ناخوشایند یا دردناک وعده غذایی را در برنامه قرار ندهید .
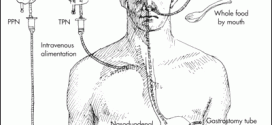
- ایجاد تغذیه انترنال یا پرنترال (TPN) برای حفظ وضعیت غذایی در صورت اندیکاسیون
کاهش حس انزوای اجتماعی
- ایجاد جو پذیرش و درک بیماران ایدزی ، خانواده و والدین آنها
- بررسی سطح تعاملات اجتماعی بیمار هرچه زودتر جهت بررسی تغییرات رفتاری
- تشویق به بیان احساسات انزوا و تنهایی اطمینان دادن به بیمار که این احساسات غیر طبیعی یا منحصر به فرد نمیباشند .
- اطمینان دادن به بیمار ، خانواده و دوستان که ایدز از طریق تماس های معمولی گسترش نمی یابد .
سازگاری با غم و اندوه
- کمک به بیمار در شناسایی منابع حمایتی و مکانیسم های سازگاری
- تشویق به بیمار برای حفظ تماس با خانواده ، دوستان و همکاران و ادامه فعالیت های معمول در زمان ممکن تشویق بیمار به استفاده از گروه های حمایتی ایدز محلی و شناسایی موارد مورد نیاز و رفع آنها در زمان ممکن
بررسی و درمان عوارض احتمالی
- علائم و نشانه های عفونت های فرصت طلب شامل تب ، خستگی ، تنفس مشکل ، تهوع یا استفراغ ،اسهال ، مشکل در بلع و هرگونه التهاب یا ترشحی . این علائم باید به مراقبان بهداشتی فورا گزارش شود
- نارسایی تنفس و اختلال در تنفس ، بررسی مقادیر گازهای خون شریانی (ABG) اشباع اکسیژن (o2 Sat) تعداد و الگوی تنفس ، صداهای تنفسی ، ساکشن و اکسیژن درمانی ، کمک به بیمار با تهویه مکانیکی تا با استرس ناشی از ان سازگار شود
- سندرم تحلیل رونده و عدم تعادل الکترولیت و مایع . بررسی افزایش یا کاهش وزن ، تورگور و خشکی پوست . سطح فریتین سرم ، هموگلوبین و هماتوکریت و الکترولیت ها . کمک به مصرف غذاهایی جهت جایگزینی الکترولیت ها . اقدامات لازم برای کنترل اسهال را شروع کنید . مایعات و الکترولیت های داخل وریدی تجویز کنید .
- اثرات جانبی دارو ها : اطلاعاتی درباره هدف ، تجویز ، اثرات جانبی ( قابل گزارش به پزشک ) و استراتژی هایی برای کنترل یا پیشگیری از عوارض جانبی دارو ها را ارائه دهید . مقادیر تست آزمایشگاهی را مانیتور کنید .
ارتقاء مراقبت متمرکز در منزل و جامعه
آموزش مراقبت از خود بیمار
- درباره بیماری و ترس ها و سوء تفاهم ها بحث کنید . به بیار ، خانواده و دوستان درباره راه های انتقال ایدز آموزش دهید .
- موارد احتیاط برای پیشگیری از انتقال HIV را بگویید :
![]() مصرف کاندوم در هنگام تماس جنسی آنال و واژینال
مصرف کاندوم در هنگام تماس جنسی آنال و واژینال
 مصرف Dental Dam یا اجتناب از تماس دهانی با Penis واژن یا رکتوم
مصرف Dental Dam یا اجتناب از تماس دهانی با Penis واژن یا رکتوم
 اجتناب از فعالیت های جنسی که همراه با پارگی مخاط رکتوم ، واژن یا پنیس است
اجتناب از فعالیت های جنسی که همراه با پارگی مخاط رکتوم ، واژن یا پنیس است
 اجتناب از تماس جنسی با شرکای متعدد ،افراد با HIV مثبت و افرادی که دارو های نغوذ کننده تزریقی مصرف میکنند .
اجتناب از تماس جنسی با شرکای متعدد ،افراد با HIV مثبت و افرادی که دارو های نغوذ کننده تزریقی مصرف میکنند .
 افرادی که شریک جنسی افرادی با تزرریق مواد هستند .
افرادی که شریک جنسی افرادی با تزرریق مواد هستند .
- آوزش به بیمار و خانواده که چطور از انتقال بیماری پیشگیری کنند که شامل رعایت بهداشتی ( شستن دستها ) و نحوه دفع وسایل آلوده با مایعات بدن
- آموزش به بیمار که خون اهدا نکند .
- بر اهمیت مصرف دارو های تجویز شده تاکید کنید . کمک به بیمار و مراقبان در تطبیق دادن رژیم دارویی با زندگی آنها
- آموزش تجویز دارو شامل آمادگی داخل وریدی
- آموزش اصول راهنما درباره عفونت ، پیگیری مراقبتی ، رژیم غذایی ، استراحت و فعالیت
- آموزش به بیمار و خانواده که چطور تغذیه انترال یا پرنترال را تجویز کنند .
- ارجاع حمایتی و راهنمایی در جهت سازگاری با بیماری
تداوم مراقبت
- ارجاع بیما و خانواده برای پرستاری و مراقبت در منزل برای حمایت روحی و جسمی
- کمک به خانواده و مراقبان بهداشتی در فراهم کردن یک مراقبت حمایتی
- کمک در تجویز آنتی بیوتیک های پرنترال ، شیمی درمانی ، تغذیه ، مراقبت از زخم و مراقبت تنفسی
- ایجاد حمایت عاطفی برای بیمار و خانواده
- ارجاع بیمار به برنامه های مربوط در جامعه ، کمک در منزل ، وعده های غذایی ، انتقال ، خرید ، فرد درمانی و گروه درمانی
- تشویق بیمار و خانواده به بحث درباره تصمیم گیری های انتهای زندگی
۳) ارزیابی
پی آمد های مورد انتظار در بیمار
- حفظ تمامیت پوستی
- از سرگیری عادات دفعی معمول
- عدم وجود عفونت
- حفظ سطوح کافی از تحمل فعالیت
- حفظ فرآیند های فکری طبیعی
- حفظ و پاکسازی راه های هواییبه طور موثر
- افزایش حس راحتی ، کاهش درد
- حفظ وضعیت تغذیه ای کافی
به منظور کسب اطلاعات بیشتر به فصل ۵۲ ، درسنامه داخلی جراحی برونر ، چاپ دوازدهم ، سال ۲۰۱۰ مراجعه کنید .
برگرفته از :
- دستنامه پرستاری داخلی – جراحی برونر سودارث ۲۰۱۰
- ویرایش دوازدهم ، چاپ دوم ، انتشارات اندیشه رفیع
مترجمین :
- احمد علی اسدی نوقابی
- شیوا سادات بصام پور
- میترا ذوالفقاری
( اعضاء هیئت علمی دانشکده پرستاری و مامایی تهران )
گردآوری ، تهیه و تنظیم :
- آرزو ابوالقاسمی
- صادق دهقانی زاده
با تشکر ویژه از سرکار خانم آرزو ابوالقاسمی که در تایپ و آماده کردن این مطلب ارزشمند ما رو یاری کردند و وقت گرانبهای خود رو به پرستاری و ایستگاه پرستاری اختصاص دادند .
- توجه :
[/box]
 the nursing station ایستگاه پرستاری
the nursing station ایستگاه پرستاری